Гипокортицизм
Ги́покортици́зм (надпо́чечниковая недоста́точность) — этот термин объединяет патологические изменения, вызванные гипофункцией коры надпочечников[1].
| Гипокортицизм | |
|---|---|
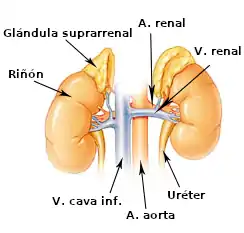 | |
| МКБ-10 | E24.1, E27.1-E27.3 |
| МКБ-9 | 255.4 |
| DiseasesDB | 222 |
| MedlinePlus | 000378 |
| eMedicine | med/42 ped/1558 |
| MeSH | D000309 |
Этиология и классификация
Недостаточность надпочечниковых желез может быть острой (гипоадреналовый криз) — резкое разрушение коры надпочечников при двустороннем кровоизлиянии в надпочечники (синдрома Уотерхауза-Фридериксена), повреждение надпочечников в результате травмы или хирургического вмешательства и хронической (аутоиммунный процесс, туберкулёз и другие)[1].
Острая надпочечниковая недостаточность
Острая недостаточность коры надпочечников характеризуется крайне низкой концентрацией в плазме крови кортизола, кортикостерона, альдостерона, дезоксикортикостерона. Экскреция 17-оксикортикостероидов также заметно снижена. Содержание в плазме крови АКТГ высокое. Имеются признаки нарушения минерального и водного обмена[2].
Хроническая надпочечниковая недостаточность
Хроническая недостаточность коры надпочечников — в 85 % случаев представляет собой аутоиммунное поражение надпочечников, а также результат деструкции надпочечников при[3]
- инфаркте надпочечников,
- туберкулёзе,
- саркоидозе,
- амилоидозе,
- послеоперационных осложнениях,
- злокачественных новообразованиях,
- поражении надпочечников фармакологическими препаратами (антикоагулянты, этомидат, блокаторы стероидогенеза, хлодитан, барбитураты, спиронолактон, кетоконазол и другие),
- гемохроматозе,
- полигландулярном эндокринном синдроме,
- адренолейкодистрофии,
- адреномиелодистрофии,
- гипоплазии,
- дефекте ферментов синтеза гормонов коры надпочечников,
- последствия радиотерапии,
- идиопатические случаи.
Кроме того, различают:
Первичный гипокортицизм
Перви́чная надпо́чечниковая недоста́точность — результат непосредственного поражения надпочечников, вследствие которого разрушается более 90 % клеток коркового вещества, секретирующих кортикостероиды[1].
Вторичный гипокортицизм
Втори́чная надпо́чечниковая недоста́точность обусловлена патологией гипофиза, приводящей к дефициту секреции кортикотропина (АКТГ). Вторичный гипокортицизм обычно сочетается с недостаточностью других эндокринных же́лез и дефицитом гормона роста (СТГ)[3].
Третичный гипокортицизм
Трети́чная надпо́чечниковая недоста́точность развивается при различных поражениях гипоталамической области, чаще опухолевого или воспалительного характера. Заболевание развивается после 30 лет, женщины болеют вдвое чаще мужчин. Распространённость около 4-11 случаев на 100 тысяч населения[3].
Ятрогенный гипокортицизм
Ятрогенная надпочечниковая недостаточность (E27.3 по МКБ-10) развивается после прекращения терапии глюкокортикоидами в результате быстрого падения уровня эндогенных глюкокортикоидных гормонов на фоне длительного угнетения синтеза АКТГ экзогенными глюкокортикоидами. У разных пациентов устойчивость эндокринной системы к действию экзогенных глюкокортикоидов неодинакова[1].
Клиническая картина
Представлена типичными симптомами угнетения гипоталамо-гипофизарно-надпочечниковой системы после отмены терапии глюкокортикоидами[1]:
- слабость
- утомляемость
- депрессия
- артериальная гипотония
- обострение основного заболевания, по поводу которого была назначена терапия глюкокортикоидами
На фоне тяжёлого стресса, если пациенту вовремя не увеличена доза глюкокортикоидов, может развиться гипоадреналовый криз[1].
Клинические симптомы могут отсутствовать и только биохимические нарушения (снижение секреции кортизола в пробах с АКТГ) свидетельствуют о недостаточности гипоталамо-гипофизарно-надпочечниковой системы. В таких случаях заболевание проявляется резкой слабостью во время или после незначительных стрессов или недомоганий, например при респираторных инфекциях[1].
Диагностика
Ятрогенную надпочечниковую недостаточность следует заподозрить[1]:
- у любого пациента, получавшего преднизолон в дозе 15—30 мг/сут на протяжении 3—4 недель. В этом случае угнетение гипоталамо-гипофизарно-надпочечниковой системы после отмены терапии глюкокортикоидами может сохраняться в течение 8—12 месяцев.
- у любого пациента, получавшего преднизолон в дозе 12,5 мг/сут а протяжении 4 недель. При этом угнетение гипоталамо-гипофизарно-надпочечниковой системы после отмены терапии глюкокортикоидами может сохраняться в течение 1—4 месяцев.
- у любого пациента с синдромом Кушинга после удаления аденомы или злокачественного новообразования надпочечника.
- у любого пациента со снижением секреции кортизола в ответ на введение АКТГ, если он получает глюкокортикоиды (независимо от дозы и продолжительности глюкокортикоидной терапии).
Профилактика
Применение терапии глюкокортикоидами в объёмах и продолжительности в соответствии с современными рекомендациями, поэтапная отмена терапии.
Примечания
- Эндокринология / Под ред. Н. Лавина. — 2-е изд. Пер. с англ. — М.: Практика, 1999. — С. 183—191, 271. — 1128 с. — 10 000 экз. — ISBN 5-89816-018-3.
- Справочник по клинической эндокринологии / Под ред. Холодовой Е. А. — 1-е изд. — Минск: «Беларусь», 1998. — С. 22. — 510 с. — 10 000 экз. — ISBN 985-01-0031-1.
- Малая энциклопедия врача-эндокринолога / Под ред. А. С. Ефимова. — 1-е изд. — К.: Медкнига, ДСГ Лтд, Киев, 2007. — С. 38-42. — 360 с. — («Библиотечка практикующего врача»). — 5000 экз. — ISBN 966-7013-23-5.
