Викторианская медицина
Викторианская эпоха (1837—1901) — период правления королевы Виктории в Англии. Будучи одним из самых долгоправящих монархов в истории, Виктория пробыла на троне 63 года и стала символом Британской империи второй половины XIX века. Викторианская эпоха характеризуется, с одной стороны, отсутствием крупных войн, с другой — промышленным переворотом и урбанизацией. Одним из последствий быстрого развития промышленности стало ухудшение экологической и санитарной обстановки в больших городах, что губительно сказывалось на здоровье их жителей.
Необходимо отметить, что многие черты, характерные для английской медицины во второй половине XIX — начале XX века, относятся и к другим европейским странам в тот же временной период.
Экологическая обстановка

Со второй половины XIX века в связи с ростом городов и развитием промышленности, экологическая ситуация в крупных городах и промышленных центрах стремительно ухудшается.
Знаменитые лондонские туманы — это, в сущности, фабричный и бытовой угольный смог, смешивающийся с испарениями Темзы.[1][2][3]
В 1853 году в заметках «Блуждания по Лондону» Макс Шлезингер писал: «Туман совершенно непригоден для дыхания: воздух одновременно кажется серовато-желтым, оранжевым и черным, он влажный, густой, зловонный и просто удушающий».[4] Туман, смешанный с угольной пылью, оседал в легких, вызывая различные заболевания дыхательной системы, а также осложнял жизнь хроническим больным и увеличивал среднюю смертность по меньшей мере вдвое в самые неблагоприятные дни. Случаи смерти от асфиксии, случавшиеся чаще всего в ночное время и вызываемые преимущественно отравлением сероводородом или нехваткой кислорода, медицина XIX века объясняла, согласно теории миазмов — ядовитых испарений в воздухе, естественным образом выделяющихся из-под земли при землетрясениях или поднимающихся с болот и разносимых ветром.

В разгар промышленной революции и стремительного освоения новых технологий люди мало задумывались о таких понятиях как загрязнение окружающей среды и токсичность. Множество освоенных в викторианскую эпоху нововведений таили в себе опасность: например, химические краски с добавлением свинца и мышьяка, которые использовались для окрашивания ткани и стен домов, а также при изготовлении обоев. Среди симптомов отравления тяжелыми металлами: головная боль, рвота и колики, нарушения нервной системы вплоть до паралича.
То же самое касается и пищи, особенно хлеба — основного продукта питания бедняков — в который производители добавляли всевозможные примеси, чтобы увеличить объем и сократить затраты. В низкокачественном хлебе, доступном низшим слоям населения, доля примесей (мел, сульфаты, гипс) могла составлять до одной трети. У детей и ослабленных взрослых такой хлеб мог вызвать диарею, приводящую к смерти.
Кроме того, стремительное переселение людей в города в поисках работы означало рост трущоб. Вкупе с нищенским материальным положением большинства рабочих, низким уровнем защиты труда, вовлечением в работу на фабриках максимально социально незащищенных слоев населения — женщин и детей, — все это создавало благоприятную среду для распространения инфекционных болезней, особенно брюшного тифа и холеры, пришедших в XIX веке на смену чуме.
Канализация

Веками во многих европейских городах ближайшая река служила как источником питьевой воды, так и местом, куда сливались и выбрасывались многочисленные отходы. Лондонская канализация представляла собой канавы для стока нечистот, проложенные с небольшим уклоном к Темзе, уносящей стоки в море. Сточные канавы быстро переполнялись, помои и отходы жизнедеятельности людей заливали улицы и рыночные площади, попадали в дома. Когда выгребные ямы переполнялись, их содержимое отводилось по примитивным дренажным трубам в полуоткрытую сточную канаву, проложенную посередине улицы. Жидкость из выгребных ям часто размывала фундаменты, стены и полы жилых домов. Дренажные трубы засорялись, при этом нечистоты разливались под домом и загрязняли колодцы, резервуары с питьевой водой и водопроводы. Из-за скопления метана канализационные трубы часто взрывались, что порою приводило к человеческим жертвам.
К 1815 году население Лондона, стремительно увеличиваясь, достигло 3 миллионов человек. Кроме того, появились сливные туалеты, регулярно очищать выгребные ямы не успевали, и власти официально постановили вывести всю канализацию города (около 200 тысяч сливных ям) в Темзу, причем не ниже по течению, а непосредственно в черте города. Лето 1858 года ознаменовалось для Лондона «великим зловонием» — из-за жаркой погоды вода зацвела, и запах нечистот усилился настолько, что это сказалось на работе Палаты общин: пришлось использовать шторы, пропитанные хлорной известью.
Создателем новой системы канализации Лондона был инженер Джозеф Базэлджет. Его проект был одобрен ещё в 1855 году и на момент «великого зловония» строительство шло уже несколько лет. Продуманная и созданная Базэлджетом система оказалась простой и эффективной, она не только помогла (пусть и не сразу) справиться с загрязнением вод Темзы, но и стала одним из «семи чудес индустриального мира» и функционирует до сих пор.[7]
Социальная обстановка
Население Англии за полвека увеличилось почти в два раза с 16,8 млн в 1851 году до 30,5 миллионов в 1901-м, и на 57 % выросло количество врачей и хирургов с 14,4 тыс. в 1861 году до 22,7 тыс. в 1901-м (из них 212 были женского пола). То есть, на каждую 1000 человек приходилось 0,7 врачей. Средний возраст мужчин составлял: в 1821 году — 25,13 лет; в 1841 году — 25,49 лет; в 1851 году — 25,87 лет. Такое незначительное увеличение среднего возраста за три десятилетия свидетельствует о том, что рост населения происходил за счёт молодежи.[8]
Согласно статистике, в середине XIX века средняя продолжительность жизни составляла от 15 до 40 лет[9] (естественно, с учётом детской смертности) в зависимости от класса, профессии и местности. Тот факт, что продолжительность жизни была выше в селах, чем в городах, говорит о том, что неблагоприятные факторы городской среды перевешивали большую, в сравнении с селами, доступность медицинской помощи.
В 1848 году был принят Закон об общественном здравоохранении (англ. Public Health Act 1848): в городах начали активно прокладывать канализацию и открывать общественные уборные, проверялось качество воды. Для борьбы с инфекционными заболеваниями появились профессиональные бригады дезинфекторов, которые собирали личные вещи больного и подвергали их термической обработке в специальной печи, а с 1853 года началась всеобщая принудительная вакцинация от оспы.
Возросло количество больниц и лазаретов, причем подавляющее большинство этих заведений было для бедняков и рабочих, и существовало за счёт государства или благотворительных организаций, так как одним из критериев принадлежности к обеспеченному среднему или высшему классу была возможность позволить себе вызывать врача на дом и получать лечение в домашних условиях. То же самое относится и к родам — обеспеченные женщины рожали дома, лишь при необходимости прибегая к услугам врача, роддома и родильные отделения предназначались для женщин из самых малообеспеченных слоев.
Персоналии
 Элизабет Гаррет Андерсон (1836—1917) — английская женщина-врач и деятель феминистического движения. Во многом благодаря Андерсон и её многолетней борьбе были сняты многие из ограничений для женщин в профессиональной медицине.
Элизабет Гаррет Андерсон (1836—1917) — английская женщина-врач и деятель феминистического движения. Во многом благодаря Андерсон и её многолетней борьбе были сняты многие из ограничений для женщин в профессиональной медицине. Сэр Фрэнсис Гальтон (1822—1911) — английский ученый множества академических направлений, известный своими исследованиями человеческого интеллекта. Одни из основоположников учения евгеники.
Сэр Фрэнсис Гальтон (1822—1911) — английский ученый множества академических направлений, известный своими исследованиями человеческого интеллекта. Одни из основоположников учения евгеники. Флоренс Найтингейл (1820—1910) — сестра милосердия и общественный деятель. Добилась оснащения больниц системами вентиляции и канализации; чтобы больничный персонал проходил необходимую подготовку; и велась строгая статистическая обработка всей информации.
Флоренс Найтингейл (1820—1910) — сестра милосердия и общественный деятель. Добилась оснащения больниц системами вентиляции и канализации; чтобы больничный персонал проходил необходимую подготовку; и велась строгая статистическая обработка всей информации. Сэр Джеймс Янг Симпсон (1811—1870) — шотландский акушер, гинеколог и хирург, первый применивший наркоз, сперва эфиром, а затем хлороформом при всякого рода операциях. Разработал способ профилактического поворота плода и усовершенствовал некоторые медицинские инструменты.
Сэр Джеймс Янг Симпсон (1811—1870) — шотландский акушер, гинеколог и хирург, первый применивший наркоз, сперва эфиром, а затем хлороформом при всякого рода операциях. Разработал способ профилактического поворота плода и усовершенствовал некоторые медицинские инструменты.
 Джон Сноу (1813—1858) — один из основателей современной эпидемиологии и более всего известен изучением вспышки холеры в Лондоне в 1854 году; один из пионеров внедрения анестезии в медицине.
Джон Сноу (1813—1858) — один из основателей современной эпидемиологии и более всего известен изучением вспышки холеры в Лондоне в 1854 году; один из пионеров внедрения анестезии в медицине. Джон Рассел Рейнольдс (1828—1896) — терапевт, невролог и фармаколог, доктор медицины, редактор и автор капитального труда «System of Medicine»; занимался исследованиями эпилепсии и лечебных свойств конопли.
Джон Рассел Рейнольдс (1828—1896) — терапевт, невролог и фармаколог, доктор медицины, редактор и автор капитального труда «System of Medicine»; занимался исследованиями эпилепсии и лечебных свойств конопли. Виктор Хорсли (1857—1916) — нейрофизиолог, хирург, основоположник мировой нейрохирургии. Произвел первую операцию по удалению спинальной опухоли, внес большой вклад в лечение микседемы и многих нейрохирургических заболеваний.
Виктор Хорсли (1857—1916) — нейрофизиолог, хирург, основоположник мировой нейрохирургии. Произвел первую операцию по удалению спинальной опухоли, внес большой вклад в лечение микседемы и многих нейрохирургических заболеваний._surgeon_Wellcome_M0002551.jpg.webp) Джозеф Листер (1827—1912) — крупнейший английский хирург и учёный, создатель хирургической антисептики; автор многих работ по анатомии, гистологии и микробиологии.
Джозеф Листер (1827—1912) — крупнейший английский хирург и учёный, создатель хирургической антисептики; автор многих работ по анатомии, гистологии и микробиологии.
Инфекционные заболевания
Детские болезни

Термин «детские болезни» применяется к инфекционным заболеваниям, которыми болеют в основном в детском возрасте, к ним относятся: корь, краснуха, скарлатина, дифтерия, коклюш, эпидемический паротит (свинка) и другие.[10] До открытия и внедрения антибиотиков в середине XX века эти болезни, сейчас практически побеждённые, часто приводили к смерти новорождённых и детей более старшего возраста.
Детская смертность статистически разнилась в зависимости от класса и материального состояния родителей.[11] В то время как в обеспеченных семьях детям могли обеспечить надлежащий уход и лечение в случае необходимости, дети из малообеспеченных семей зачастую не получали даже достаточно хорошего питания и приемлемых санитарных условий, не говоря уже о лечении. Кроме того, в викторианской Англии существовали так называемые «погребальные клубы», в которых можно было застраховать жизнь своего ребёнка, чтобы в случае его смерти получить деньги на похороны (при этом сумма была на несколько фунтов больше, чем обходились самые дешевые похороны). Известные случаи намеренного умерщвления детей, а также намеренного неоказания медицинской помощи ребёнку с целью получения этих денег.[12]
Из девяти детей королевы Виктории все девять достигли взрослого возраста (хотя Виктория была носительницей гена гемофилии и передала его своим детям, поэтому впоследствии многие её внуки и правнуки, страдавшие нарушением свертываемости крови, умирали в детстве или в относительно молодом возрасте от травм и несчастных случаев). Третий ребёнок Виктории, Алиса, герцогиня Гессенская, умерла в возрасте 35-ти лет от дифтерии, поразившей гессенский двор в 1878 году. От болезни скончалась и её младшая дочь, четырехлетняя Мэй. Утешая своего больного сына после этого известия, герцогиня поцеловала его, в результате чего заразилась сама и скончалась.
Архиепископ Кентерберийский, Арчибальд Тэйт, потерял пятерых детей, скончавшихся в 1856 году от скарлатины.
_(14587322307).jpg.webp)
Ещё одной опасностью, могущей привести к смерти, были детские бутылочки с узкой трубкой и резиновой соской на конце. Эти трубки невозможно было промыть или стерилизовать. Считалось, что бутылочки можно менять не чаще, чем раз в несколько недель, вследствие чего в трубке накапливались бактерии, вызывающие у детей диарею, зачастую приводящую к смерти.[13]
Викторианцы тяжело переживали смерть детей, что нашло отражение в викторианском культе смерти: в моду вошли траурные украшения из волос покойных, посмертные фотографии (в том числе множество детских), «траурные куклы», которые помещали на могилу умершего ребёнка. Также тема детской смертности нашла отражение в литературе того времени, в произведениях Диккенса, Олкотт, Гаскелл и других. Так, читающая публика по всему миру была поражена и опечалена смертью малышки Нелл, главной героини романа Чарльза Диккенса «Лавка древностей».
Холера
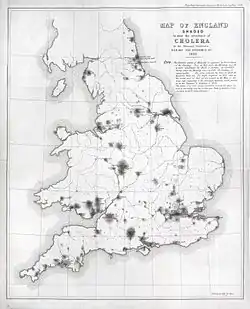
Холера — это острая кишечная инфекция, вызываемая холерным вибрионом и приводящая к тяжелому обезвоживанию, без лечения оканчивающемуся смертью. Холерный вибрион был впервые открыт Филиппо Пачини в 1854 году (что было проигнорировано медиками из-за преобладания среди итальянских учёных теории о заражении холерой миазмами через воздух). Вибрион был повторно и независимо обнаружен Робертом Кохом в 1883 году[14].
Хотя холера известна с глубокой древности,[15][16] до XIX века заболевание локализовалось на юге Азии. В 1829 году болезнь из Индии по торговым путям проникла в Европу и Северную Америку и не покидала эти регионы в течение почти сотни лет. Холеру называли «чумой XIX века», поскольку она заняла место бубонной чумы, считавшейся уже побеждённой в развитых странах, и приносила столь же чудовищное опустошение.
Всего в результате холеры умерли десятки миллионов человек по всему миру и сотни тысяч в Великобритании. Так, в ходе двухлетней эпидемии в Англии и Уэльсе в 1840-х годах умерло около 52,000 человек, из них в Лондоне — 14,137 умерших. В 1849 в портовом городе Ливерпуле умерло 5,308 человек.
Заражение в сентябре 1854 года нескольких сотен человек в самом центре Лондона шокировало викторианскую Англию и, благодаря исследованиям Джона Сноу, стимулировало усовершенствование систем водоснабжения и канализации.
Джон Сноу скептически относился к господствовавшей в то время «теории миазмов», согласно которой причиной болезней типа холеры и чумы был «нездоровый воздух». Сноу опросил местных жителей и пришёл к выводу, что источником распространения холеры является водоразборная колонка на Брод-стрит. Сноу не смог определить опасность воды лабораторными методами, однако со всей настойчивостью смог убедить местные власти снять с колонки рукоять насоса. Публика расценила это событие как причину прекращения эпидемии, однако вполне могло быть, что вспышка холеры уже шла на спад.
Туберкулёз
Туберкулёз лёгких или чахотка — медленно прогрессирующее инфекционное заболевание, поражающее лёгкие. Классические симптомы туберкулёза — длительный кашель с мокротой, иногда с кровохарканьем, появляющимся на более поздних стадиях, лихорадка, слабость, ночная потливость и значительное похудение.

Туберкулёз в XIX веке поражал все слои населения, включая аристократию, хотя более всего ему были подвержены заключённые и работники прядильных фабрик, где туберкулёз распространялся вместе с пухом и пылью. Считается, что именно туберкулёз выкосил всю семью Бронте: две старшие дочери Патрика Бронте умерли в 1825 году в детском возрасте, а четверо младших детей скончались до сорока лет. Бренуэлл и Эмили умерли в 1848 году, через несколько месяцев — Энн в возрасте двадцати девяти лет, и, наконец, в 1855 году Шарлотта, дожившая до тридцати восьми (впрочем, в отношении Шарлотты, смерть которой наступила от истощения, биографы предполагают разные причины смерти).
В середине XIX века в среднем 60,000 детей умирали ежегодно от туберкулёза.[17] От туберкулёза умерла в 1851 году старшая дочь Чарльза Дарвина — десятилетняя Энни. Смерть горячо любимой дочери стала последней каплей, которая отвратила уже сомневающегося Дарвина от идеи всеблагого Бога.
Из-за неспешного развития и невыраженности симптомов, многие из которых схожи с другими заболеваниями, туберкулёз зачастую диагностировали слишком поздно. Туберкулёз на начальных стадиях в то время считался даже привлекательным — у женщин, поражённых этой болезнью, был бледный цвет лица (что объяснялось выхаркиванием «плохой», «грязной» крови и очищением организма) и блестящие, выразительные за счёт расширенных зрачков глаза. Чтобы добиться такого же эффекта многие здоровые женщины капали в глаза белладонну и натирали кожу разными средствами, в том числе с содержанием свинца и мышьяка.
Для лечения туберкулёза применялись всевозможные средства, однако, большинство из них были малоэффективны, поскольку туберкулёз плохо поддается даже современному лечению.
Типичные методы лечения чахотки в XIX веке включали в себя:
- Кровопускание. Поскольку одним из симптомов болезни было кровохарканье, которое, с точки зрения теории гуморов, указывает на избыток крови, удаление «лишней», «грязной» крови должно было способствовать исцелению.
- Смена климата. Эмпирически было замечено, что чахотка прогрессирует быстрее во влажном и холодном климате, а наиболее благоприятными для больного условиями является чистый морской воздух и теплая погода. По качествам атмосферы деревня считалась лучше города, юг — лучше севера, высокая хорошо проветриваемая местность лучше низин (за исключением приморских курортов).
- Самыми распространёнными рекомендациями были соблюдение диеты и частые прогулки на свежем воздухе. Поскольку причину туберкулёза видели во всякого рода неумеренности и волнении, врачи предписывали есть простую пищу без выраженного вкуса и запаха (бульоны, рис, несладкие плоды, молоко).[18]
Тиф
_drops_some_d_Wellcome_V0017059.jpg.webp)
Тиф — острое инфекционное заболевание, сопровождающееся лихорадкой и интоксикацией. Наиболее известны сыпной тиф, брюшной тиф и возвратный тиф. До первой половины XIX века эти группы заболеваний считались одним. Брюшной тиф был выделен в отдельную группу в 1829 году, а возвратный тиф — в 1843 году.[19] Сыпной и возвратный тиф переносятся паразитами человека (вши, клещи), брюшной тиф — через заражённую воду, реже бытовым путём (см. статью: Тифозная Мэри).
Заболеваемость тифом увеличивается в военное время, а также в условиях скученности людей при плохой санитарии, как это происходило в рабочих трущобах.[20] После эпохи Наполеоновских войн тиф снова активировался в конце 1830-х, затем — в 1846—49 годах во время Великого голода в Ирландии. Из Ирландии вместе со спасающимися от голода иммигрантами тиф проник Англию, где его стали называть «ирландской лихорадкой». Тем же путём болезнь распространилась на Северную Америку, где унесла огромное количество жизней. В Канаде, бывшей тогда британской колонией, в 1847—48 годах умерло от тифа 20,000 человек.
Брюшной тиф, распространяясь тем же путём, что и холера, зачастую поражал одновременно с ней те же регионы, что приводило к ещё большему количеству жертв.[21] Эпидемия 1848 года была особенно тяжелой для Англии, потому что в стране одновременно свирепствовали тиф, холера и грипп. Такие явления побуждали современников предполагать родственность упомянутых болезней и возможность перехода одной болезни в другую — например, грипп рассматривался как начальная стадия холеры.[22]
Считается, что именно брюшной тиф стал причиной смерти принца Альберта, мужа королевы Виктории. Однако современные исследователи сомневаются в этом диагнозе, так как Альберт страдал от болей в области живота по крайней мере за два года до смерти. Возможной причиной его смерти мог стать рак желудка, хотя нельзя исключать, что брюшной тиф действительно совпал с неким хроническим заболеванием. Брюшным тифом болел и принц Уэльский, будущий король Эдуард VII — однако, в отличие от своего отца, с благополучным исходом.
Методы лечения
Хирургия

В XIX веке хирургия продолжала стремительно развиваться. В военное время широко практиковались ампутации конечностей, необходимые при возникновении некроза или раздроблении костей. Из-за отсутствия анестезии ампутации требовалось производить как можно быстрее, от 30 секунд до нескольких минут. Для того, чтобы уменьшить кровопотерю при операциях на конечностях, использовались специальные приспособления для сжатия артерий в районе плеча или бедра. Широко практиковалось операбельное лечение различных крупных опухолей, например, удаление груди при раке молочной железы.
До открытия наркоза (1846), антисептики (1867) и переливания крови, наиболее частыми причинами смерти пациентов во время операбельного вмешательства были потеря крови, шок или послеоперационный сепсис. Первые попытки осуществить переливание крови производились ещё до XX века, однако из-за отсутствия представления о совместимости групп крови успех такого вмешательства зависел от воли случая. Два известных успешных переливания крови от человека к человеку в XIX веке были осуществлены британским акушером Джеймсом Бланделлом в 1818 и петербургским акушером А. М. Вольфом в 1832 году: в обоих случаях кровь переливалась роженицам от их мужей, в обоих случаях кровь подошла и переливание помогло спасти жизни женщин. Лишь в 1900 году Карл Ландштейнер открыл первые три группы крови.
Со второй половины 1840-х начинается эра внедрения наркоза в оперативную хирургию. В 1846 году американский химик Джексон и зубной врач У. Мортон применили вдыхание паров диэтилового эфира при удалении зуба. В том же году американский хирург Уоррен удалил опухоль шеи под эфирным наркозом. В 1847 году английский акушер Дж. Симпсон для наркоза применил хлороформ и добился выключения сознания и потери чувствительности. Так было положено начало общему обезболиванию — наркозу.
В 1860-е английский хирург Джозеф Листер, развив теорию своего предшественника, Луи Пастера, открыл метод антисептики при помощи карболовой кислоты: вещество распыляли в операционной, омывали им руки хирурга, а после операции накрывали рану марлей, пропитанной карболкой.
Наркотики

С 1840-х годов до начала XX века в Великобритании употребление наркотических веществ было чрезвычайно распространено. Некоторые исследователи связывают это с жесткими антиалкогольными законами, из-за которых опиум, считавшийся лекарственным средством, стоил дешевле, чем алкоголь. Опиумная наркомания была чрезвычайно распространена в Англии, где, по некоторым данным, 5 % населения регулярно употребляли опиум.
Средства с содержанием опиума, например, лауданум (опийная настойка на спирту; в 25 каплях лауданума содержалось около 60 мг или 1 гран опиума), считались универсальными лекарствами от множества болезней, распространялись свободно, стоили относительно недорого и рекомендовались даже детям. Наркотики использовались как средство от диареи, от бессонницы, для лечения нервных болезней, как доступное обезболивающее при всех видах боли, как средство от простуды и кашля.
В некоторых семьях наркотики и алкоголь использовались как успокоительное и снотворное средство для маленьких детей. Зачастую младенцы, находящиеся постоянно в состоянии наркотического опьянения, умирали не от передозировки, а от голода, поскольку наркотики резко снижали их аппетит и сонный ребёнок не мог активно сосать грудь.[23][24]
Несмотря на то, что негативные последствия наркотической зависимости осознавались уже тогда, производители наркотических «лекарств» заявляли в рекламе, что все негативные эффекты ими удалены, и лекарства на основе наркотических веществ продолжали активно использоваться и в первой половине XX века. В Англии первый закон, ограничивающий оборот наркотиков, был принят в 1868 году: было запрещено употребление опиума без назначения врача.
Кровопускание

Практика медицинского кровопускания основывается на античной теории гуморов — четырёх основных жидкостей, баланс которых определяет здоровье человека. Согласно учению Гиппократа, в теле человека циркулируют четыре вида жизненных соков: кровь, флегма (слизь), желчь и чёрная желчь. Согласно этой теории, господствовавшей в европейской медицинской науке в течение двух тысячелетий, болезнь вызывает дисбаланс жидкостей, который можно восстановить, удалив избыток одной из них. Кровопускание осуществлялось двумя основными методами: с помощью пиявок (гирудотерапия) и путём надрезания вены, например, ланцетом или скарификатором. Объем выпускаемой таким способом крови составлял от нескольких десятков до сотен миллилитров.
Явным признаком избытка крови, требующей удаления, были любые кровотечения, в том числе менструальные, а также воспалительные процессы.[25] Хотя уже со второй половины XIX века в медицинской среде начали высказываться мнение о нецелесообразности кровопускания, метод пользовался большой популярностью вплоть до начала XX века.
Гомеопатия

Гомеопатия — это метод альтернативной медицины, не признаваемый сегодня, суть которого сводится к лечению микроскопическими дозами лекарственного вещества. Собственное учение о гомеопатии создал в конце XVIII века Христиан Фридрих Ганеман (1755—1843), адаптировав античный принцип «лечить подобное подобным» и проведя ряд собственных опытов, которые подтвердили его теорию. C 1790-х до своей смерти Ганеман пропагандировал и распространял своё учение, у которого тут же нашлись последователи.
Гомеопатия, как и другие нетрадиционные методы лечения, завоевала популярность в среде среднего класса, поскольку по социальным нормам того времени обеспеченному человеку считалось неприличным посещать больницы для бедных, в то время как услуги частного врача были слишком дороги. Гомеопатия же представляла собой альтернативу.
В Англии гомеопатия введена доктором Фредериком Куином, учеником Ганемана, который организовал Британское Гомеопатическое общество в 1844 году и основал Лондонскую гомеопатическую больницу в 1849 году. Со второй половины — конца XIX века в Англии существовало несколько конкурирующих направлений гомеопатии. Значимым гомеопатическим обществом был т. н. Куперовский клуб, куда входили четыре человека: Роберт Томас Купер (1844—1903), Томас Скиннер (1825—1906), Джеймс Комптон Бернетт (1840—1901) и Джон Генри Кларк (1853—1931). Они встречались еженедельно в Лондоне, чтобы обсудить все гомеопатические вопросы, примерно на протяжении периода 1880—1900-х годов.
Рабочий вопрос
Профессиональные заболевания
Самыми уязвимыми для разного рода травм и профессиональных заболеваний были рабочие фабрик и шахт. Помимо плохого питания, низкого уровня гигиены, изнуряющего физического труда по 12-16 часов в сутки, рабочие страдали от вредных и ядовитых отходов производства, таких как тяжелые металлы и угольная пыль. Кроме того, нередкими были несчастные случаи на производстве — взрывы и аварии на фабриках и шахтах, спровоцированные, с одной стороны, низкой квалификацией самих рабочих, которые пренебрегали индивидуальными мерами предосторожности, с другой — жадностью промышленников, не заботящихся о безопасности производства.
- Астма, сопровождающаяся выхаркиванием угольной пыли, называлась в среде шахтёров «черные плевки»; работавшие под землёй в течение нескольких лет потом страдали от этого недуга до конца жизни, даже когда уже давно не спускались в шахты.
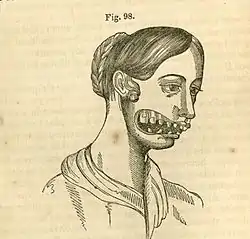
- Женщины и девушки, изготавливающие спички, нередко страдали от некроза челюсти, вызванного фосфором.[26] Рабочие вдыхали фосфор, ели, склонившись над фосфорной массой, наспех мыли руки, а при зубной боли натирали десны все той же фосфорной спичкой. Результатом было отравление, которое доктора описывали в цветистых подробностях: сначала пациент жаловался на зубную боль и нарывы на деснах, из нарывов сочился гной, выпадали зубы, постепенно обнажались кости челюсти, начинался некроз. Через несколько лет пациент умирал, а если все же излечивался, до конца дней оставался изуродованным. Подробнее см. статью: Забастовка работниц лондонской спичечной фабрики (1888)
- После того как в 1840-х на север Англии начали завозить альпака, верблюжью шерсть и мохер, среди работников ковровых заводов разразилась эпидемия сибирской язвы, и вспышки продолжались вплоть до 1890-х. В первый день больной жаловался на затруднённое дыхание, головокружение, озноб, боль в горле, рвоту и сонливость, на второй лежал пластом, а к третьему успевал умереть. В Англии сибирскую язву называли Woolsorter’s Disease (то есть «болезнь сортировщиков шерсти»).
- Профессиональной болезнью трубочистов был рак кожи от постоянного воздействия сажи, насыщенной канцерогенными веществами.[27] На очистке дымоходов работали мальчики с 4-6 лет, и годам к двадцати они закономерно приобретали рак кожи и в особенности часто — рак мошонки. Открыл само явление канцерогенности знаменитый хирург Персиваль Потт, работавший в лондонской больнице Святого Варфоломея. В 1775 году он описал злокачественную опухоль, которую назвал «рак трубочиста». У самих трубочистов она называлась «сажевая бородавка». Вначале на коже мошонки возникает болезненная язва. Затем она прорастает в яичко, которое разбухает и твердеет. Опухоль быстро даёт метастазы в пах и брюшную полость, что приводит к мучительной смерти. Это открытие привело к принятию в 1788 году одного из первых законов по охране труда — запрет привлекать к очистке труб детей младше 8 лет. Борьба с «раком трубочиста» продолжалась весь XIX век.
- Работники прядильных фабрик страдали от множества различных профессиональных заболеваний. Высокая температура воздуха (20-26 °С), влажность 85 % и насыщенность воздуха пухом и пылью создавали отличные условия для распространения легочных заболеваний — биссиноза, бронхита, астмы, туберкулёза, а также кожных и глазных инфекций.[28]
Рабочее законодательство
Рабочий вопрос остро звучал в Великобритании со второй половины XVIII века. Однако все принимаемые с того времени законы по охране труда были мало- и вовсе неэффективными по той причине, что в них отсутствовал механизм контроля государства за их исполнением. Лишь в 1833 году была учреждена должность королевского инспектора, имевшего право контролировать условия труда. Возраст, с которого дети могли начинать работать, был ограничен 13-ю годами; запрещалась ночная работа лиц моложе 18 лет; и рабочая неделя ограничивалась 48 часами. Недостатки первых законов попробовали учесть — теперь инспекторы имели существенные полномочия и имели право на полицейские меры в отношении нарушителей. Закон имел серьёзные недостатки, но его принятие стало большим шагом вперёд.
В новом законе 1864 года были установлены требования проветривать рабочие помещения, а в законе 1878 года — установить отсосы для удаления пыли от источников её образования. В законе 1901 года описывались не только требования, но и методы их выполнения. Также документ содержал требования, ограничивавшие воздействие на рабочих некоторых промышленных токсических веществ: первым вредным веществом, использование которого было запрещено, стал жёлтый (неочищенный белый) фосфор, вызывающий отравления и заболевания у работников.
Женское здоровье
Беременность и роды
Идеалом женщины в викторианскую эпоху считалась степенная хозяйка дома, а главным предназначением — рождение детей. Пример подавала сама королева Виктория, произведшая на свет девять детей. Хотя средняя рождаемость падала на протяжении всего XIX века — с 7 детей на семью в начале века до 5,42 в последней четверти — рождение десяти и более детей было совершенно нормальным явлением. Частые беременности, даже удачные, являются тяжелым испытанием для женщины, поскольку истощают организм и могут привести ко множеству проблем со здоровьем — начиная от разрушения зубов из-за нехватки кальция и заканчивая выпадением матки.
Кроме того, сам процесс родов был опасен — до 1860-х, когда Джозеф Листер открыл антисептику, женщин по всей Европе убивала загадочная болезнь — родильная горячка, распространявшаяся эпидемически в роддомах. Господствовавшая до второй половины XIX века миазматическая теория не могла объяснить природу родильной горячки, уносившей жизни миллионов женщин.
Показательна история венгерского врача И. Ф. Земмельвайса: в 1847 году он первым, на двадцать лет раньше Листера, предположил, что «родильную горячку» заносят роженицам врачи, принимающие роды сразу после анатомической практики в морге. Обязав весь персонал больницы дезинфицировать руки до и после каждой процедуры, Земмельвайс добился снижения смертности рожениц в семь раз. Однако открытие Земмельвайса вызвало резкую волну критики как против его открытия, так и против него самого — коллеги поднимали Земмельвейса на смех и даже травили его. Директор клиники, доктор Клейн, запретил Земмельвейсу публиковать статистику уменьшения смертности после внедрения стерилизации рук и изгнал его с работы.
До повсеместного внедрения антисептики, а затем асептики в больницах и роддомах, домашние роды были однозначно более безопасными для женщин, чем роды в стенах казённого помещения. Следует помнить, что в викторианскую эпоху представители среднего и высшего классов получали лечение на дому, а больницы и родильные отделения предназначались для низших слоев общества.

Одним из безусловно значимых достижений викторианской медицины является применение обезболивания при родах. Дискуссию о моральной допустимости такого метода, развернувшуюся между религиозными фанатиками, считавшими боль в родах частью «божьего замысла», и сторонниками обезболивания, прекратила в пользу последних сама королева Виктория. В 1853 году при появлении на свет восьмого ребёнка королевы, Леопольда, врач Джон Сноу применил хлороформ. Виктория, очень любившая своих детей, но плохо переносившая все, что связано с вынашиванием, родами и лактацией, была очень впечатлена чудесным средством и использовала его снова в 1857 году при рождении её девятого и последнего ребёнка, Беатрисы, а также советовала его другим.
Если тема беременности в обществе стыдливо обходилась стороной, то темы, связанные с контролем рождаемости, находились под строжайшим табу. Аборты были официально запрещены в Англии ещё в 1803 году, а в 1861 году «Закон о преступлениях против личности» ужесточил наказание — теперь аборт карался заключением от трёх лет до пожизненного, причем наказанию подвергались как женщина, так и лицо, выполнившее аборт. В 1877 году Анни Безант и Чарльз Брэдлоу (известные бунтари своей эпохи) были осуждены за публикацию пособия по контрацепции. Однако в том же году была сформирована Мальтузианская лига (по имени экономиста и священника Томаса Роберта Мальтуса. Согласно сформулированной Мальтусом теории, неконтролируемый рост населения вскоре должен привести к истощению средств существования и массовому голоду. Главную проблему и Мальтус, и его последователи видели в рабочем классе, представители которого, живя в нищете, неконтролируемо размножаются.
На фоне всеобщего замалчивания и отрицания проблем процветали подпольные аборты и разного рода шарлатанские или попросту смертельно опасные методы, обещавшие женщинам избавление от нежелательной беременности. Например, в 1890-е популярность завоевали «свинцовые пилюли» — они были малоэффективны как абортивные средства (иногда женщины выпивали несколько десятков пилюль безо всякого эффекта), зато ядовиты сами по себе и нередко приводили к тяжелому отравлению и даже смерти женщины.
Корсеты
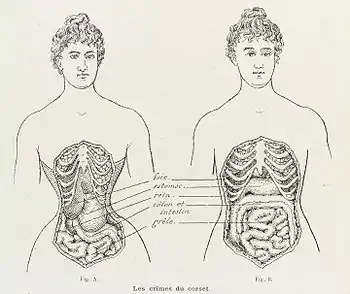
Корсет являлся обязательным элементом женского костюма с XVIII до первый десятилетий XX века (за исключением эпохи ампирной моды около 1800—1820 гг). Любой корсет, особенно тугой шнуровки, стягивал грудь, сокращая объем легких и затрудняя дыхательную деятельность. Женщине в корсете приходилось полагаться на вспомогательные дыхательные мышцы, что вызывало поверхностное (ключичное или реберное) дыхание. Отсюда частые обмороки у девушек и женщин, случавшиеся от малейшего волнения или физической активности. Первой помощью при такого рода неприятностях было ослабить на человеке одежду и поднести духи или нюхательную соль.
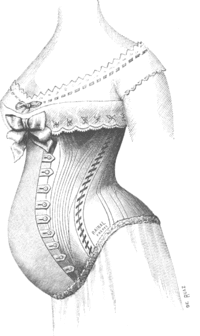
Если корсет начинали носить в детском и подростковом возрасте, когда кости ещё податливы, он вызывал необратимые деформации ребер. Пережатые ребра становились хрупкими и могли сломаться и проткнуть легкие или печень. Кроме того, могли сломаться и вонзиться в тело жесткие пластинки самого корсета (в основном их делали из металла или китового уса).
Основная опасность была связана с репродуктивной системой — мода на ношение специальных «корсетов для беременных» (по своей конструкции мало отличавшихся от обычных), вопреки рекламе того времени, на практике часто приводила к выкидышам, тяжелым родам, а также инвалидности у детей.
Вред от ношения тугих корсетов был очевиден медикам уже тогда: викторианские врачи не уставали напоминать о нем женщинам на протяжении всей второй половины XIX века. Корсет называли виновником десятка болезней, от рака до искривления позвоночника, деформаций ребер и смещения внутренних органов, болезней дыхания и кровообращения, врождённых пороков, выкидышей и «женских недомоганий», а также медицинских травм, вроде переломов ребер и колотых ран. Об этом ежегодно писали в самом авторитетном британском медицинском издании 1860—1890-х — журнале Lancet («Ланцет»). Punch («Панч») высмеивал затягивание в карикатурах, а американский журнал Puck («Шалун») называл женщин мученицами моды и глупыми гусынями, которые прямиком спешат на тот свет.[29]
Истерия

Медицина XIX века считала женщин более слабыми существами, чем мужчины, и в физическом, и в психологическом отношении. Одним из самых частых женских психиатрических диагнозов была истерия или «бешенство матки». Термин объединял различные поведенческие и личностные расстройства у женщин, от легких и, по сути, не выходящих за понятие нормы, до довольно серьезных. Среди наиболее распространённых симптомов истерии отмечались: слишком бурное выражение эмоций (смех, слезы), крики, судороги, припадки, потерю сознания и так далее. Со времен античности причиной женских поведенческих расстройств считалось блуждание матки по организму.[30][31] С развитием анатомии стало очевидно, что матка никуда не перемещается, однако на смену «блуждающей матке» пришла теория о раздражении или воспалении этого органа, приводящим к перечисленным симптомам.
Диагноз истерия был невероятно популярен во второй половине XIX века, поскольку благодаря расплывчатости симптомов подходил практически для любого случая.
Для лечения истерии применялись следующие методы:
- Удаление матки. Поскольку причиной расстройства считались патологические изменения в матке, удаление «проблемного» органа было гарантированным избавлением от болезни.
_(14804495743).jpg.webp)
- Удаление клитора. Викторианская мораль и официальная медицина того времени считали мастурбацию порочной и вредной для здоровья привычкой. Некоторые врачи практиковали для лечения психических и поведенческих расстройств у женщин клитородектомию. Одним из первых этот метод начал использовать хирург Исаак Бейкер Браун, который в 1866 году издал книгу «Об исцелении некоторых форм безумия», в которой описал несколько десятков успешных операций по удалению клитора. Выход книги спровоцировал скандал в медицинском сообществе, коллеги назвали Брауна шарлатаном, он был с позором исключен из Медицинского общества и закончил жизнь в нищете, разглядывая банки с удаленными клиторами.
- Метод противораздражения. Считалось что боль, вызванная терапевтическим способом, может отвлечь пациентку от переживаний и снять истерическую симптоматику. Например, пациенткам сбривали волосы, кожу прижигали кислотой. Таким образом, организм отвлекался от существующей проблемы и концентрировался на новой.
- Лечение электричеством. Электричество было одним из новых открытий XIX века и быстро завоевало популярность и самое широкое применение, в том числе в медицине. Электричеству приписывались чудесные исцеляющие свойства; для лечения истерии применялись три вида электротерапии: фарадизация, или лечение с помощью переменного (т. н. фарадического) тока низкой (30-150 гц) частоты; гальванизация, то есть лечение постоянным током небольшой силы и напряжения; и наконец франклинизация, включавшая применение разрядов статического электричества.
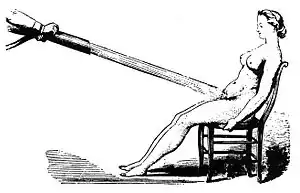 Лечение истерии путём водного массажа.
Лечение истерии путём водного массажа. - Гипноз. Обрел популярность благодаря Жану Шарко, французскому врачу-психиатру, специалисту по неврологическим болезням и учителю Зигмунда Фрейда. Шарко считал, что гипноз включает в себя три стадии: летаргию, каталепсию и сомнамбулизм. Эти же явления в той же последовательности наблюдаются и при развитии симптомов истерии. По мнению Шарко, убеждение больного в возможности исцеления является залогом этого самого исцеления.
- Массаж половых органов. Самый популярный метод лечения истерии заключался в стимуляции половых органов женщины до достижения спазмов влагалищных мышц.[32] Первоначально массаж осуществлял непосредственно врач при помощи рук, но поскольку процедура была непростой и могла длиться до нескольких часов, вскоре появились различные приспособления для массажа половых органов. В 1882 году британский врач Джозеф Мортимер Грэнвилл (англ. Joseph Mortimer Granville) изобрел электрический вибратор, имевший первоначально вид стационарной установки, находившейся в кабинете врача.
Примечания
- F. A. R. Russell, London Fogs. London: Edward Stanford, 1880, pp. 4, 11, 27
- B. Luckin, Pollution in the City, in M. Daunton (ed.) The Cambridge Urban History of Britain, Volume III 1840—1950. Cambridge: Cambridge University Press, 2000, pp. 207-28.
- Fog in Victorian London
- Max Schlesinger, Saunterings in and about London, 1853:
The winter-fogs of London are, indeed, awful. They surpass all imagining; he who never saw them, can form no idea of what they are. He who knows how powerfully they affect the minds and tempers of men, can understand the prevalence of that national disease—the spleen. In a fog, the air is hardly fit for breathing; it is grey-yellow, of a deep orange, and even black at the same time, it is moist, thick, full of bad smells, and choking. The fog appears, now and then, slowly, like a melodramatic ghost, and sometimes it sweeps over the town as the simoom over the desert. At times, it is spread with equal density over the whole of that ocean of houses on other occasions, it meets with some invisible obstacle, and rolls itself into intensely dense masses, from which the passengers come forth in the manner of the student who came out of the cloud to astonish Dr. Faust. It is hardly necessary to mention, that the fog is worst in those parts of the town which are near the Thames.
- V&A: Free From Arsenic
- Paris Green, the Fashionable but Deadly Regency Colour
- Лондонская система канализации
- Child Death and the Victorian Novel
- As bad as Victorian times?
- Детские болезни
- Johnston, Mary Childhood Mortality
- Британский ученый Джозеф Кей писал:
Никто не может сказать, сколько детей падает жертвою желания получить погребальную премию… Но существование погребальных клубов служит одним из обильнейших источников смертности детей.
Дело о клубах детоубийц - Murder Bottles
- Howard-Jones N. Robert Koch and the cholera vibrio: a centenary // British Medical Journal. — 1984. — 288 (6414). — pp. 379—381. doi: 10.1136/bmj.288.6414.379. PMID 6419937
- Cholera. — PubMed
- Etymology of Cholera
- J. Lane, A Social History of Medicine: Health, Healing and Disease in England 1750‐1950 (London, 2001), p.142.
- Arzamas: Чахотка в XIX веке
- INFECTIOUS DISEASES IN HISTORY. A guide to their causes and effects.
- Hardy, A. Urban famine or urban crisis? Typhus in the Victorian city, Medical History, (1988)
- Disease in the Victorian city: extended version
- Health and Hygiene in the Nineteenth Century
- Opium and Infant Mortality:
Dr. Greenhow, investigating for the Privy Council, noted how children 'kept in a state of continued narcotism will be thereby disinclined for food, and be but imperfectly nourished.' Marasmus, or inanitition, and death from severe malnutrition would result, but the coroner was likely to record the death as 'debility from birth,' or 'lack of breast milk,' or simply 'starvation.'
- The Medicinal Use of Opium in England
- Краткая история кровопускания
- Zosia Chustecka. Bisphosphonates and jaw osteonecrosis. Medscape (2005).
- Рак трубочиста. Открытие канцерогенности
- ВВС: A Factory Worker’s Lot — Conditions in the Mill
- Стил, Валери. Корсет / Пер. с английского М. Маликовой. — М.: Новое литературное обозрение, 2010. — 272 с.: ил. ISBN 978-5-86793-775-5
- Платон. Тимей = Τίμαιος. — Афины, 360 год до н. э.. — С. 91c.
- M.D.T. de Bienville. Нимфомания, или Трактат о бешенстве матки = La nymphomanie ou traité de la fureur utérine. — Амстердам, 1771. — 198 с.
- Rachel P. Maines (1999) The Technology of Orgasm: "Hysteria, " the Vibrator, and Women’s Sexual Satisfaction, Baltimore: The Johns Hopkins University Press ISBN 0-8018-6646-4
Литература
На русском языке:
- Назарова И.Г., Станевич С.В.,. Врач и европейское общество в викторианскую эпоху: социальный портрет на основе литературных источников // Ученые записки Новгородского государственного университета. — 2019. — № 7 (25).
На английском языке:
- Bruce Haley. The Health Body and Victorian Culture, 1978.
- Bynum, W. F. Science and the Practice of Medicine in the Nineteenth Century, 1994.
- Cherry, Steven. Medical Services and the Hospitals in Britain, 1860—1939. Cambridge: Cambridge University Press, 1996.
- Digby, Anne. The Evolution of British General Practice, 1850—1948, 1999.
- Lawrence, Christopher. Medicine in the Making of Modern Britain, 1700—1920, 1994.
- Loudon, Irving. Medical Care and the General Practitioner 1750—1850, 1986.
- Mitton, Lavinia. The Victorian Hospital. 2nd ed. Botley, Oxford: Shire, 2008.
- Mitchell, Sally. «Medical Practice» in Victorian Britain: an Encyclopedia.
- Newman, Charles. The Evolution of Medical Education in the Nineteenth Century, 1957.
- Peterson, M. Jeanne. The Medical Profession in Mid-Victorian London. Berkley & London: University of California Press, 1978.
- Smith, Francis B. The People’s Health: 1830—1910. London: Croom Helm, 1979.