Глимепирид
Глимепирид — лекарственное средство, обладает гипогликемическим действием. Он менее предпочтителен, чем метформин. Рекомендуется использовать вместе с диетой и физическими упражнениями. Используется перорально. Глимепирид длится до трех часов для максимального эффекта и длится около суток.
| Глимепирид | |
|---|---|
 | |
| Химическое соединение | |
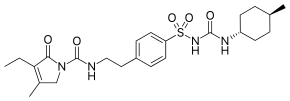
| ИЮПАК | 3-этил-2,5-дигидро-4-метил-N-[2-[4[[[[(4-метилциклогексил) амино] карбонил] амино] сульфонил] фенил] этил]-2-оксо-1Н-пиррол-1-карбоксамид |
| Брутто-формула | C24H34N4O5S |
| Молярная масса | 490.617 г/моль |
| CAS | 93479-97-1 |
| PubChem | 3476 |
| DrugBank | APRD00381 |
| Состав | |
| Классификация | |
| АТХ | A10BB12 |
| Фармакокинетика | |
| Связывание с белками плазмы | >99.5% |
| Период полувывед. | 5 часов |
| Экскреция | с мочёй и калом |
| Лекарственные формы | |
| таблетки | |
| Другие названия | |
| Амарил, Глемаз, Глюмедекс, Глимепирид | |
Общие побочные эффекты включают головную боль, тошноту и головокружение. Серьезные побочные эффекты могут включать низкий уровень сахара в крови. Использование во время беременности и кормления грудью не рекомендуется. Он работает в основном за счет увеличения количества инсулина, выделяемого из поджелудочной железы. Он классифицируется как сульфонилмочевина второго поколения.
Глимепирид был запатентован в 1979 году и одобрен для медицинского применения в 1995 году.
Применение в медицине
Глимепирид показан для лечения сахарного диабета 2 типа; его способ действия заключается в повышении секреции инсулина поджелудочной железой. Однако это требует адекватного синтеза инсулина как необходимого условия для надлежащего лечения. Он не используется при диабете 1 типа, потому что при диабете 1 типа поджелудочная железа не способна вырабатывать инсулин.
Противопоказания
Гиперчувствительность (в том числе к другим сульфаниламидам), сахарный диабет первого типа, диабетический кетоацидоз, диабетическая прекома и кома, гиперосмолярная кома, тяжёлая печёночная и почечная недостаточность (в том числе пациенты, находящиеся на гемодиализе), беременность, период лактации.
C осторожностью
Состояния, требующие перевода на инсулинотерапию (обширные ожоги, тяжёлая множественная травма, обширные хирургические вмешательства, нарушения всасывания пищи и лекарственных средств в желудочно-кишечный тракт (в том числе кишечная непроходимость, парез желудка).
Побочные эффекты
Гипогликемия, снижение зрения (обусловленное гипогликемией), головокружение, головные боли, астения, тошнота, рвота, ощущение переполнения в эпигастрии, боль в животе, диарея, повышение активности «печеночных» трансаминаз, холестаз, желтуха, гипонатриемия, угнетение костномозгового кроветворения (тромбоцитопения, лейкопения, агранулоцитоз, апластическая анемия, панцитопения), гемолитическая анемия, аллергические реакции (васкулит, реже — гепатит).
Редко
Одышка, снижение артериального давления, фотосенсибилизация, поздняя кожная порфирия.
Симптомы
Гипогликемия (проявления: чувство голода, тошнота, рвота, апатия, сонливость, депрессия, нарушения сна, резкая слабость, тревожность, снижение способности к концентрации внимания, нарушение речи (афазия) и зрения, тремор, парезы, нарушение чувствительности, головокружение, судороги, поверхностное дыхание, брадикардия, возможно появление признаков адренергической контррегуляции — повышение артериального давления, тахикардия, нарушение сознания, гипогликемическая кома).
Лечение
Если пациент в сознании — прием углеводов, при невозможности приема внутрь — инъекции декстрозы (внутривенно болюсно — 50 % раствор, затем инфузия 10 % раствора), 1—2 мг глюкагона. Необходимо постоянное наблюдение и поддержание жизненно важных функций, концентрации глюкозы в крови (на уровне 5,5 ммоль/л) в течение как минимум 24—48 ч (возможны повторные эпизоды гипогликемии). После восстановления сознания необходимо дать больному пищу, богатую легкоусвояемыми углеводами (во избежание повторного развития гипогликемии). При отёке мозга — маннит и дексаметазон.
Взаимодействие
Ингибиторы АПФ (каптоприл, эналаприл), блокаторы H2-гистаминовых рецепторов (циметидин), противогрибковые лекарственные средства (миконазол, флуконазол), НПВП (фенилбутазон, азапропазон, оксифенбутазон), фибраты (клофибрат, безафибрат), противотуберкулезные (этионамид), салицилаты (парацетамол), антикоагулянты кумаринового ряда, анаболические стероиды, бета-адреноблокаторы, ингибиторы МАО, сульфаниламиды длительного действия, циклофосфамиды, бигуаниды, хлорамфеникол, фенфлурамин, акарбоза, флуоксетин, гуанетидин, пентоксифиллин, тетрациклин, теофиллин, блокаторы канальцевой секреции, резерпин, бромокриптин, дизопирамид, пиридоксин, инсулин и аллопуринол усиливают эффект. Ослабляют эффект барбитураты, ГКС, адреностимуляторы (эпинефрин, клонидин), противоэпилептические лекарственные средства (фенитоин), БМКК, ингибиторы карбоангидразы (ацетазоламид), тиазидные диуретики, хлорталидон, фуросемид, триамтерен, аспарагиназа, баклофен, даназол, диазоксид, изониазид, морфин, ритодрин, сальбутамол, тербуталин, глюкагон, рифампицин, гормоны щитовидной железы, соли Li+, в высоких дозах — никотиновая кислота, хлорпромазин, пероральные контрацептивы и эстрогены. Снижает (незначительно) гипокоагуляцию, вызываемую варфарином. Лекарственные средства, угнетающие костномозговое кроветворение, увеличивают риск миелосупрессии.
Фармакологическое действие
Гипогликемическое средство, производное сульфонилмочевины III поколения. Стимулирует бета-клетки поджелудочной железы, способствуя мобилизации и усилению выброса эндогенного инсулина, увеличивает количество инсулинчувствительных рецепторов в клетках-мишенях, угнетает глюконеогенез. Улучшает постпрандиальный инсулин/C-пептидный ответ, снижает гипергликемию без увеличения уровня инсулин/C-пептида натощак. Экстрапанкреатические эффекты заключаются в увеличении чувствительности периферических тканей к инсулину. Уменьшает риск развития ретино-, нейро- и нефропатии. При сочетанном назначении позволяет снизить дозу инсулина у тучных пациентов на 38 %. Максимальный эффект достигается спустя 2—3 ч, гипогликемический эффект продолжается более 24 ч.
Фармакокинетика
Абсорбция высокая. При приёме внутрь в суточной дозе 4 мг TCmax — 2,5 ч, Cmax 309 нг/мл. Объём распределения — 8,8 л (113 мл/кг). Биодоступность — около 100 %. Связь с белками — 99 %, клиренс — 48 мл/мин. Метаболизируется в печени, период полувыведения — 5—8 ч. Выводится преимущественно в виде метаболитов почками (58 % введённой дозы) и кишечником (35 %). Не кумулирует.
Показания
Сахарный диабет второго типа.
Режим дозирования
Внутрь, не разжёвывая, с достаточным количеством жидкости, перед обильным завтраком, в начальной дозе 1 мг 1 раз в день. При необходимости суточная доза может быть увеличена постепенно (на 1 мг каждую 1—2 нед) до максимальной — 6 мг. Лечение: длительное, под контролем содержания глюкозы в крови и моче.
Особые указания
Необходим регулярный контроль содержания глюкозы в крови и моче. При недостаточном эффекте или снижении действия при длительной монотерапии (вторичная резистентность) рекомендуется комбинация с инсулином. Большие хирургические вмешательства и травмы, обширные ожоги, инфекционные заболевания с лихорадочным синдромом могут потребовать отмены пероральных глипогликемических лекарственных средств и назначения инсулина. Следует предупредить пациентов о повышенном риске возникновения гипогликемии в случаях приема этанола (в том числе возможно развитие дисульфирамоподобных реакций: боль в животе, тошнота, рвота, головная боль), НПВП, при голодании. Необходима коррекция дозы при физическом и эмоциональном перенапряжении, изменении режима питания. Клинические проявления гипогликемии могут маскироваться при приеме бета-адреноблокаторов, клонидина, резерпина, гуанетидина. В период лечения необходимо соблюдать осторожность при вождении автотранспорта и занятии др. потенциально опасными видами деятельности, требующими повышенной концентрации внимания и быстроты психомоторных реакций.