Плоскостопие
Плоскосто́пие — изменение формы стопы, характеризующееся опущением её продольного и поперечного сводов.
| Плоскостопие | |
|---|---|
 | |
| МКБ-10 | M21.4, Q66.5 |
| МКБ-9 | 734 |
| МКБ-9-КМ | 734[1] |
| DiseasesDB | 4852 |
| MedlinePlus | 001262 |
| eMedicine | orthoped/540 |
| MeSH | D005413 |
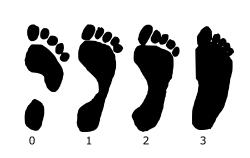
Различают первоначальное, вторичное и продольное плоскостопие, возможно сочетание обеих форм. Поперечное плоскостопие в сочетании с другими деформациями составляет 55,22 % случаев, продольное плоскостопие в сочетании с другими деформациями стоп — 29,4 % случаев.
Виды плоскостопия
При поперечном плоскостопии уплощается поперечный свод стопы, её передний отдел опирается на головки всех пяти плюсневых костей, длина стоп уменьшается за счёт веерообразного расхождения плюсневых костей, отклонения I пальца наружу и молоткообразной деформации среднего пальца. При продольном плоскостопии уплощён продольный свод, и стопа соприкасается с полом почти всей площадью подошвы, длина стоп увеличивается.
Плоскостопие находится в прямой зависимости от массы тела: чем больше масса и, следовательно, нагрузка на стопы, тем более выражено продольное плоскостопие. Данная патология имеет место в основном у женщин. Продольное плоскостопие встречается чаще всего в возрасте 16—25 лет, поперечное — в 35—50 лет. По происхождению плоскостопия различают врождённую плоскую стопу, травматическую, паралитическую, рахитическую и статическую. Врождённое плоскостопие установить раньше 5—6-летнего возраста нелегко, так как у всех детей моложе этого возраста определяются все элементы плоской стопы. Однако приблизительно в 3% всех случаев плоскостопия плоская стопа бывает врождённой.
Травматическое плоскостопие — последствие перелома лодыжек, пяточной кости, предплюсневых костей.
Паралитическая плоская стопа — результат паралича подошвенных мышц стопы и мышц, начинающихся на голени (последствие полиомиелита).
Рахитическое плоскостопие обусловлено нагрузкой тела на ослабленные кости стопы.
Статическое плоскостопие (встречающееся наиболее часто 82,1 %) возникает вследствие слабости мышц голени и стопы, связочного аппарата и костей. Причины развития статического плоскостопия могут быть различны — увеличение массы тела, работа в стоячем положении, уменьшение силы мышц при физиологическом старении, отсутствие тренировки у лиц сидячих профессий и т. д. К внутренним причинам, способствующим развитию деформаций стоп, относится также наследственное предрасположение, к внешним причинам — перегрузка стоп, связанная с профессией (человек с нормальным строением стопы, 7—8 часов проводящий за прилавком или в ткацком цехе, может со временем приобрести это заболевание), ведением домашнего хозяйства, ношение нерациональной обуви (узкой, неудобной).
При ходьбе на «шпильках» происходит перераспределение нагрузки: с пятки она перемещается на область поперечного свода, который её не выдерживает, деформируется, отчего и возникает поперечное плоскостопие.
Основные симптомы продольного плоскостопия — боль в стопе, изменение её очертаний.
Диагностика
Диагноз «плоскостопие» выставляется на основании рентгенографии стоп в 2 проекциях с нагрузкой (стоя). Предварительный диагноз «плоскостопие» может быть выставлен ортопедом на основании физикального осмотра или анализа изображений, полученных при помощи подоскопа. Определяются правильность расположения анатомических ориентиров стопы и голеностопного сустава, объём движений и углы отклонения стопы, реакция сводов и мышц на нагрузку, особенности походки, особенности износа обуви.
В целях медицинской экспертизы плоскостопия решающее значение имеют рентгеновские снимки обеих стоп в прямой и боковой проекциях.
На рентгеновских снимках в боковой проекции для определения степени поперечного плоскостопия проводятся три прямые линии, соответствующие продольным осям I—II плюсневых костей и основной фаланге первого пальца. Ими формируется
- При I степени деформации угол между I—II плюсневыми костями составляет 10—12 градусов, а угол отклонения первого пальца — 15—20 градусов;
- при II степени эти углы соответственно увеличиваются до 15 и 30 градусов;
- при III степени — до 20 и 40 градусов, а при IV степени — превышают 20 и 40 градусов.
Для определения степени выраженности продольного плоскостопия выполняется рентгенография стоп в прямой, боковой проекции, выполненной под нагрузкой (пациент стоит на исследуемой ноге, подняв другую)[2][3].
- В лаборантском процессе (съёмочном):
- для получения истинных размеров отображаемого объекта и его частей в боковой проекции необходимо использование фокусного расстояния в пределах 120 – 150 см;
- исследование стопы проводить обязательно минимум в 2-х проекциях – прямая и боковая, при наличии патологических изменений в стопе объём исследования должен быть дополнен косой проекцией;
- неукоснительное выполнение только стандартных укладок, со стандартной центрацией пучка лучей;
- выработка стандартных физико-технических условий экспонирования рентгеновской плёнки (кВ, мАs).
- Во врачебном (диагностическом) процессе:
- стандартизация критериев оценки скиалогической картины (анатомо-функциональное состояние);
- стандартизация расчерчивания рентгенограммы (скиаграммы), оценки ширины суставных щелей, величины остеофитов, выраженности субхондрального склероза;
- унифицированность оформления протокола рентгенологического исследования (формализованный протокол), с четким формулированием заключения (выводов).
- На до-диагностическом этапе:
- наличие обоснованного, а не «формального» направления на рентгенологическое исследование;
- при направлении на повторное исследование наличие предыдущих снимков заключения и амбулаторной карты пациента.
На снимке проводятся три линии, образующие треугольник тупым углом направленным вверх.
- Первая линия — проводится горизонтально, через точку на подошвенной поверхности бугра пяточной кости, и точку на головке 1 плюсневой кости;
- Вторая линия проводится от точки касания 1-й линии с пяточным бугром к нижней точке суставной щели ладьевидно-клиновидного сустава;
- Третья линия проводится от точки касания 1-й линии с головкой 1 плюсневой кости той же точке, что и вторая линия.
В норме угол продольного свода стопы равен 125—130°, высота свода >35 мм. Различают 3 степени продольного плоскостопия
- 1 степень — угол свода равен 130—140°, высота свода 35—25 мм, деформации костей стопы нет.
- 2 степень — угол свода равен 141—155°, высота свода 24—17 мм, могут быть признаки деформирующего артроза таранно-ладьевидного сустава 1 - П степеней, характеризуемые степенью костных разрастаний в миллиметрах.
- 3 степень — угол свода равен >155°, высота <17 мм; имеются признаки деформирующего артроза таранно-ладьевидного и других суставов стопы.
Деформирующий артроз I стадии суставов стопы рентгенологически характеризуется: - сужением суставной щели менее чем на 50 процентов; - краевыми костными разрастаниями, не превышающими 1 мм. от края суставной щели.
Артроз II стадии характеризуется: - сужением суставной щели более чем на 50 процентов; - краевыми костными разрастаниями, превышающими 1 мм. от края суставной щели; - деформацией и субхондральным остеосклерозом суставных концов сочленяющихся костей.
Артроз III стадии: - суставная щель рентгенологически не определяется; - имеются выраженные краевые костные разрастания; - грубая деформация и субхондральный остеосклероз суставных концов сочленяющихся костей.
Продольное плоскостопие I или II степени, а также поперечное плоскостопие I степени без артроза в суставах среднего отдела стопы, контрактуры пальцев и экзостозов не являются основанием для применения настоящей статьи, не препятствуют прохождению военной службы, поступлению в военно-учебные заведения и училища[4].
Осложнения плоскостопия
- Легче согнуться, чем присесть на корточки; присев, тяжело удержать равновесие.
- Косолапие при ходьбе
- Деформированные стопы (плоская стопа, искривлённые, непропорциональной длины пальцы ног, «косточка» на большом пальце (hallux valgus), чрезмерно широкая стопа), деформация коленных суставов, непропорциональное развитие мышц ног и голени.
- Плоскостопие предрасполагает к развитию вросшего ногтя.
Профилактика плоскостопия
- Формирование правильной походки, не разводить носки при ходьбе – это перегружает внутренний край стопы и его связки.
- С предрасположенностью к плоскостопию правильно выбирать место работы (работу, не связанную с длительными нагрузками на ноги).
- Отдых при длительном стоянии или хождении.
- Правильно подобранная обувь, на толстой и мягкой подошве, каблук не более 4 см.
- Ношение стелек-супинаторов при длительных нагрузках.
- В свободное время давать отдых ногам, не менее 30 секунд, 3-4 раза в день вставать на внешние стороны стоп.
- После работы рекомендуется принять теплые ванны для ног, с их последующим массажем.
- Хождение босиком по неровной поверхности, по камешкам, по песку, ходьба на пятках, внутренней поверхности стоп, цыпочках, подвижные игры.
- Максимально ограничить ношение обуви на высоком каблуке
- Правильно дозировать физическую нагрузку, избегать чрезмерных нагрузок[5]
Примечания
- Monarch Disease Ontology release 2018-06-29sonu — 2018-06-29 — 2018.
- ДЕТСКАЯ РЕНТГЕНОЛОГИЯ (Учебное пособие) П.р.: проф. Переслегина И.А. М.: Медицина.-1976
- Файл:Рентгеноморфометрия при экспертизе плоскостопия. Стандарт исследования.Катенёв В.Л.
- ИНСТРУКЦИЯ О ПОРЯДКЕ ПРОВЕДЕНИЯ ВОЕННО-ВРАЧЕБНОЙ ЭКСПЕРТИЗЫ В ВООРУЖЕННЫХ СИЛАХ РОССИЙСКОЙ ФЕДЕРАЦИИ (в ред. Приказа Министра обороны РФ от 02.08.2004 N 241; с изм., внесенными решением Верховного Суда РФ от 27.02.2004 N ВКПИ 04-8)
- Плоскостопие. cgon.rospotrebnadzor.ru. Дата обращения: 25 октября 2020.
Ссылки
- А.Г. Беленький. Плоскостопие: проявления и диагностика (недоступная ссылка). Consilium Medicum. Дата обращения: 16 августа 2010. Архивировано 26 апреля 2011 года.
- Рентгенологическая экспертиза плоскостопия
