Внематочная беременность
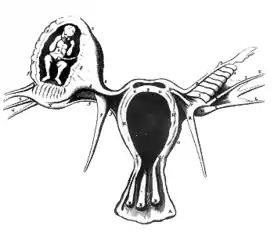
Внема́точная бере́менность (эктопическая беременность) — осложнение беременности, при котором прикрепление оплодотворённой яйцеклетки происходит вне полости матки[3]. За редким исключением, внематочная беременность нежизнеспособна и нередко опасна для здоровья матери из-за внутреннего кровотечения. Внематочную беременность относят к состояниям, требующим неотложной медицинской помощи, так как без лечения она может привести к смертельному исходу.
| Внематочная беременность | |
|---|---|
 | |
| МКБ-11 | JA01 |
| МКБ-10 | O00 |
| МКБ-10-КМ | O00, O00.9 и O00.90 |
| МКБ-9 | 633 |
| МКБ-9-КМ | 633[1][2], 633.9[1][2], 633.90[2] и 633.8[2] |
| DiseasesDB | 4089 |
| MedlinePlus | 000895 |
| eMedicine | med/3212 emerg/478 radio/231 |
| MeSH | D011271 |
Механизм
При нормальной беременности оплодотворение яйцеклетки сперматозоидом наступает в маточной трубе, откуда зигота поступает в полость матки, где достаточно места для развития плодного яйца. При внематочной беременности зигота не достигает полости матки и прививается в трубе, или выталкивается из трубы в обратном направлении и прикрепляется в яичнике или на окружающей брюшине. Поскольку вне матки нет нормальных условий для развития эмбриона, ворсины хориона внедряются в ткань органа и повреждают её, вызывая кровотечение в брюшную полость.
Классификация
По месту расположения внематочной беременности различают трубную, яичниковую, брюшную, шейную беременности и беременность в рудиментарном роге матки. Чаще всего внематочная беременность развивается в трубе, по локализации различают ампулярную (50 %), истмическую (до 40 %), интерстициальную (2—3 %), фимбриальную (5—10 %) беременности[4]. Кроме того, выделяют гетеротопическую беременность, при которой имеются два плодных яйца, одно из которых расположено в матке, а другое вне её.
Частота встречаемости
Внематочная беременность встречается примерно в 2 % от всех беременностей. Трубная беременность составляет 98 % от всех внематочных беременностей.
Факторы риска
В 30—50 % случаев внематочной беременности причины остаются неизвестными. К факторам риска относят:
- хирургические вмешательства в брюшной полости;
- контрацепцию внутриматочной системой или прогестерон-содержащими противозачаточных таблеток[4]. См. также антигестагены и гестагены для экстренной контрацепции;
- гормональный сбой либо гормональную недостаточность;
- ЭКО или ИКСИ[4];
- эндометриоз[4];
- воспалительные заболевания и инфекции женских половых органов[4];
- нарушение транспортной функции в маточных трубах;
- опухоли матки и её придатков;
- внематочная беременность в анамнезе[4];
- аномалии развития половых органов
- предыдущая беременность была внематочной.
Симптомы
На самых ранних стадиях внематочная беременность по течению не отличается от маточной и может сопровождаться тошнотой, сонливостью, повышенным аппетитом, увеличением и болезненностью молочных желез. Неблагоприятные симптомы обычно появляются в сроки от 3 до 8 недель со дня последней менструации. К ним относятся:
- Боль. Она может быть ноющей, схваткообразной или режущей. Возникает боль внизу живота на одной стороне, а при излитии крови в брюшную полость может отдавать в задний проход, подложечную область и плечи. Мочеиспускание и опорожнение кишечника также могут быть болезненными.
- Кровотечение. Несмотря на то, что при внематочной беременности кровотечение из повреждённых сосудов происходит в брюшную полость, часто при этом возникает и маточное кровотечение в связи с падением уровня прогестерона. Кровотечение может напоминать менструацию, но в большинстве случаев кровянистые выделения бывают скудными и продолжаются длительно. Обильное маточное кровотечение встречается крайне редко.
- Шок. При большой кровопотере могут наблюдаться потеря сознания, бледность кожных покровов, падение артериального давления, частый слабый пульс.
Клиника трубной беременности
- Первая степень: Прогрессирующая внематочная беременность — оплодотворённое яйцо по мере роста внедряется в мышечную стенку трубы и разрушает её. Характеризуется вероятными признаками беременности и незначительными мажущими кровянистыми выделениями из половых путей.
- Вторая степень: Прервавшаяся внематочная беременность. Протекает по двум типам:
- по типу трубного аборта — полная или частичная отслойка эмбриона от стенки маточной трубы и выход яйцеклетки в брюшную полость. Клиническая картина трубного аборта зависит от интенсивности кровотечения. Боли внизу живота, наличие выделений из половых путей в виде кровянистых сгустков. При исследовании матка увеличена и не соответствует сроку беременности, увеличены придатки, возникает болезненность заднего свода влагалища - Крик Дугласа.
- по типу разрыва маточной трубы — как правило, возникает с 6 по 10 неделю беременности. Характеризуется развитием угрожающего для жизни внутреннего кровотечения в маточно-прямокишечное углубление (Дугласов карман). Резкая кинжальная боль внизу живота слева или справа. При исследовании задний свод влагалища выпирает, матка «плавает» — симптом Банки. Характерен симптом Ваньки-Встаньки.
Диагностика
Во всех случаях задержки месячных, болей и кровянистых выделений должна быть заподозрена внематочная беременность. При симптомах шока, положительном тесте на беременность, отсутствии плодного яйца в матке и большом количестве жидкости в брюшной полости по УЗИ диагноз внематочной беременности не представляет трудностей. В остальных случаях определяющее значение имеет концентрация ХГЧ в крови и трансвагинальное УЗИ. Если уровень ХГЧ превышает 1500 мМЕ\мл, а плодное яйцо в полости матки не определяется, это может говорить о внематочной беременности. Если уровень ХГЧ ниже 1500мМЕ\мл, то целесообразно повторение анализа через 48 часов. Прирост менее чем в 1,6 раза, отсутствие роста или падение уровня ХГЧ свидетельствуют в пользу внематочной беременности. Обнаружение плодного яйца вне матки по УЗИ случается довольно редко, в большинстве случаев ориентируются на такие признаки, как отсутствие плодного яйца в матке, наличие свободной жидкости за маткой и неоднородного объёмного образования в области придатков на одной стороне.
Лечение
- Химиотерапия. Лечение метотрексатом эффективно на ранних сроках беременности; оно приводит к прекращению развития и рассасыванию плодного яйца[4]. После приёма метотрексата может возникнуть боль в животе, в этом случае можно принять парацетамол, но других НПВС следует избегать из-за возможного взаимодействия их с метотрексатом[4]. После приёма метотрексата необходим контроль уровня В-ХГЧ до тех пор, пока он не перестанет определяться. Если уровень В-ХГЧ не падает, необходим повторный приём. После лечения необходимо минимум на 6 месяца воздержаться от попыток забеременеть.
- Хирургическое. К операции прибегают во всех случаях неотложного состояния с признаками внутреннего кровотечения. В большинстве случаев проводят лапароскопическую операцию, при которой удаляют только плодное яйцо или маточную трубу при её разрыве.
Последствия
Внематочная беременность может в дальнейшем приводить к бесплодию и повторной внематочной беременности. Вероятность нормальной беременности и родов составляет около 50 %, повторной внематочной беременности — около 20 %, бесплодия — около 30 %. При лечении метотрексатом в сравнении с хирургическим, или при сохранении маточной трубы в сравнении с её удалением вероятность бесплодия и повторной внематочной беременности меньше. Более гладкому протеканию послеоперационного периода, улучшению состояния маточных труб способствуют медикаментозное лечение. В некоторых случаях женщине может понадобится помощь психолога или психотерапевта. Даже при тубэктомии маточная труба с противоположной стороны нуждается в терапии, особенно если было сильное внутрибрюшное кровотечение. После внематочной беременности нужно очень внимательно отнестись к вопросу контрацепции. Не рекомендуется беременеть в течение, как минимум, шести месяцев после операции. Все это поможет благополучному зачатию и вынашиванию ребёнка.
Примечания
- база данных Disease ontology (англ.) — 2016.
- Monarch Disease Ontology release 2018-06-29sonu — 2018-06-29 — 2018.
- Внематочная беременность // Энциклопедический словарь Брокгауза и Ефрона : в 86 т. (82 т. и 4 доп.). — СПб., 1890—1907.
- А. И. Ищенко, А. Л. Унанян, И. С. Сидорова, Н. А. Никитина, Ю. В. Чушков. Акушерство и гинекология.. — МИА, 2019. — ISBN 978-5-9986-0381-5.