Розацеа
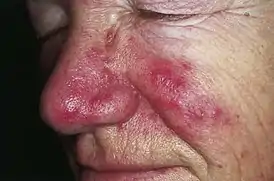
Роза́цеа[3] (от лат. acne rosacea — розовые угри) — хроническое рецидивирующее заболевание кожи лица, характеризующееся гиперемией, расширением мелких и поверхностных сосудов кожи лица, образованием папул, пустул, отеком, телеангиэктазиями.[4]
| Розацеа | |
|---|---|
 | |
| МКБ-11 | ED90.0 |
| МКБ-10 | L12.0 |
| МКБ-10-КМ | L71.9 и L71 |
| МКБ-9-КМ | 695.3[1][2] |
| DiseasesDB | 96 |
| MedlinePlus | 000879 |
| MeSH | D012393 |
Эпидемиология
Заболевание очень распространено. Им страдают до 10 % всех дерматологических больных в России[5]. Склонность к заболеванию наблюдается у людей I-го и II-го типа фоточувствительности кожи. Дерматоз чаще встречается у светлокожих людей и в особенности у женщин (они заболевают в три раза чаще). Заболевание начинается в большинстве случаев на третьем-четвёртом десятилетии жизни и достигает расцвета между сорока и пятьюдесятью годами жизни[6].
История изучения
О заболевании уже было известно в эпоху Возрождения, оно было изображено в работах флорентийского живописца Доменико Гирландайо. В медицине розацеа впервые была исследована во Франции хирургом Ги де Шолиаком. Он назвал заболевание фр. goutterose, что означает «розовая капелька», или фр. couperose. Чуть позже французские учёные ввели термин фр. pustule de vin («прыщи вина»). А в 1812 г. английский дерматолог Томас Бэйтман присвоил заболеванию уже известное нам название — «розацеа» (от латинского лат. rosaceus — сделанный из роз)[7].
Патогенез
В основе патогенеза розацеа лежит изменение тонуса поверхностных артериол кожи лица, которые обусловлены различными факторами[8], последовательно влияющими на развитие заболевания[9].
Экзогенные факторы:
- Физические факторы (солнечные инсоляции, воздействие тепла, холода, частые химические пилинги)[10];
- Алиментарные факторы (употребление алкоголя, горячих напитков, пряностей).
Эндогенные факторы:
- Патология пищеварительного тракта (заболевания, ассоциированные с Helicobacter pylori)[11], у 50 % пациентов с розацеа выявляют клинические и гистологические признаки гастрита, у 33 % — патологические изменения слизистой оболочки тощей кишки[7], также сопутствующими заболеваниями могут быть дуоденит, гастроэзофагеальная рефлюксная болезнь, язвенная болезнь желудка и двенадцатиперстной кишки[12].
- Деятельность клещей рода Demodex (D. brevis и D. folliculorum)[13];
- Инфекционные заболевания кожи;
- Патология эндокринной системы;
- Изменение иммунного статуса организма;
- Влияние компонентов свёртывающей и калликреин-кининовой систем крови на сосуды.
Клинические проявления
Клинически различают несколько форм розацеа[14]:
- Эритематозно-телеангиэктатическая. Эритема носит персистирующий характер (держится постоянно). На коже щёк появляются множественные телеангиэктазии.
- Папуло-пустулёзная. На фоне возникшей эритемы появляются группы мелких папул с тонкими чешуйками на поверхности. Располагаются они вначале на коже носа и носогубных складок, затем распространяются на кожу лба и подбородка. Часть папул со временем трансформируется в пустулы, заполненные стерильным содержимым. Нередко развивается инфильтрация кожи и отёк.
- Фиматозная (или папулёзно-узловатая). Эта форма характеризуется появлением узлов и бляшек. Отмечается увеличение размеров высыпаний с их последующим слиянием. Фиброз и гиперплазия сальных желёз приводит к увеличению участков кожи («фима»).
- Глазная. Включает блефарит, инфекции конъюнктивы, конъюнктивит, кератит, ирит, халязион и др. Пациентов могут беспокоить фотофобия, нечёткость зрения, зуд, слезотечение, сухость глаз, ощущение инородного тела и др. Глазные симптомы могут выявляться у 50 % пациентов с кожными формами розацеа[15]. Детальное уточнение глазных симптомов и осведомлённость пациентов об этой форме розацеа помогают своевременно обратиться к офтальмологу.
Розацеа наиболее часто проявляется у женщин старше 30 лет, за исключением фиматозной формы, которая чаще встречается среди мужчин. Чаще поражаются светлокожие представители европеоидной расы. У людей с более тёмным цветом кожи распознать розацеа может быть сложнее.
Дифференциальная диагностика
Заболевание розацеа необходимо дифференцировать со следующими болезнями:
- вульгарные угри;
- периоральный дерматит;
- красная волчанка;
- дерматомиозит;
- туберкулёзная волчанка;
- саркоидоз[16].
Лечение
Лечение зависит от типа розацеа и тяжести.
В целом, требуется изменение поведения для уменьшения воспаления:
- следует избегать триггеров (если таковые были замечены),
- оптимизировать уход за кожей (использовать максимально щадящие косметические средства (например эмоллиенты), негорячую воду и мягкие очищающие средства),
- избегать воздействия раздражающих средств (например тональных средств, вяжущих средств, химических пилингов и др.).
- использовать солнцезащитные средства, уменьшающие покраснение кожи[14].
Эритематозно-телеангиоэктатическая форма
Прежде всего необходимы вышеописанные изменения образа жизни.
Лазерная/светотерапия может быть эффективна для тех, у кого не происходит улучшения или у кого заболевание прогрессирует[17]. Такое лечение влияет на сосудистый компонент. Однако возможен рецидив, вследствие чего необходимы повторные курсы лечения.
Фармакологическое лечение на сегодня имеет ограниченное значение. Бримонидин, агонист вазоконстрикторных α-2-адренергических рецепторов, наносимый местно, показал улучшение у небольшого процента пациентов[18]. К тому же, каждый препарат имеет побочный эффект.
Папулопустулезная форма
Проводится местное и системное лечение. Для лёгких случаев препаратами первой линии могут быть метронидазол местно, азелаиновая кислота или ивермектин. Местное (накожное) применение метронидазола обладает антимикробным, противовоспалительным и антиоксидантным эффектами. Азелаиновая кислота также обладает антиоксидантными и противовоспалительными свойствами. Рекомендуется использовать дважды в день, но может быть достаточно и одного раза в день. Применения ивермектина (1 % крем) один раз в день может быть достаточно. Ивермектин обладает противопаразитарными и противовоспалительными свойствами.
Часто рекомендуется сульфацетамид серы, хотя механизм его действия неизвестен.
Традиционно наиболее часто для среднетяжёлого/тяжёлого течения применяют тетрациклины (перорально): доксициклин или миноциклин 100 мг дважды в день, в течение 4-12 недель. Есть также сведения об эффективности применения 20 мг доксициклина дважды в день. Реже используют макролиды.
У пациентов с рефрактерным течением болезни возможно применение изотретиноина.
Поскольку заболевание хроническое, часто требуется поддерживающая терапия. Пациентам могут назначать местную или системную терапию (например суб-антимикробные дозы тетрациклинов или короткие курсы на время обострения)[19][20].
Лечение фимозной розацеа
На ранней стадии предлагается использование перорального изотретиноина. В более поздних случаях применяется лазерное или хирургическое удаление масс.
Самообразование пациентов
Является важной составляющей качества жизни пациентов с кожными заболеваниями. Существуют сообщества пациентов, через которые распространяется проверенная информация о заболевании, часто организовывается с участием врачей-экспертов, например американское Национальное общество пациентов с розацеа[21].
Примечания
- база данных Disease ontology (англ.) — 2016.
- Monarch Disease Ontology release 2018-06-29sonu — 2018-06-29 — 2018.
- Поиск ответа. Грамота.ру. new.gramota.ru. Дата обращения: 3 апреля 2020.
- Tüzün Y, Wolf R, Kutlubay Z, Karakuş O, Engin B. Rosacea and rhinophyma (англ.) // Clinics in Dermatology. — 2013. — № 1. — С. 35—46.
- Значение микроскопических клещей рода Demodex в развитии розацеа и периорального дерматита // Вестник медицинского института «Реавиз»: реабилитация, врач и здоровье. — 2017.
- Под редакцией О. Ю. Олисовой. Кожные и венерические болезни. — 1. — Практическая медицина, 2015. — С. 208—210. — 288 с. — ISBN 978-5-98811-337-9.
- Музыченко А.П. Розацеа : учеб.-метод. пособие. — Минск: БГМУ, 2014. — С. 5. — 20 с. — ISBN 978-985-567-077-4.
- Майорова А. В., Шаповалов В. С., Ахтямов С. Н. Угревая болезнь в практике врача-косметолога. — М.: ООО «Фирма КЛАВЕЛЬ», 2005. — 192 с. — c. 127—141. — ISBN 5-901100-21-1.
- Standard classification andpathophysiology of rosacea: The 2017update by the National Rosacea SocietyExpert Committee|. www.researchgate.net. Дата обращения: 29 марта 2021.
- Berg M., Liden S. An An epidemiological study of rosacea // Acta Derm Venereal Stockh/ — 1989. № 69(5).
- Максимова Е. В., Кляритская И. Л., Григоренко Е. И., Мошко Ю. А., Шахбазиди Г. Дерматологические проявления инфекции Helicobacter pylori // Крымский терапевтический журнал.
- Матушевская Е.В., Комиссаренко И.А. Кожные проявления заболеваний желудочно-кишечного тракта // Экспериментальная и клиническая гастроэнтерология.
- Антоньев А. А., Шеварова В. Н., Иванова Г. Н., Кузнецова Т. С. Розацеа и демодекоз по данным кафедры дерматовенерологии ЦОЛИУВ за 5 лет. Новые косметические препараты и лечение кожных заболеваний. — М., 1988. — с. 41—43.
- Powell FC, Raghallaigh SN. Rosacea and Related Disorders. In: Bolognia JL, Jorizzo JL, Schaffer JV, eds. Dermatology, 3rd ed. China: Elsevier; 2012:561-569
- Esfahan A, Lohman M, Laumann A. A 55-Year-Old Woman With Bumps on Her Face (англ.) // medscape.com. — 2016. — 2 сентября.
- Под редакцией О.Ю. Олисовой. КОЖНЫЕ И ВЕНЕРИЧЕСКИЕ БОЛЕЗНИ. — 1. — Практическая медицина, 2015. — С. 208—210. — 288 с. — ISBN 978-5-98811-337-9.
- Как лечить розацеа или розовые угри
- Fowler J Jr, Jackson M, Moore A, et al. Efficacy and safety of once-daily topical brimonidine tartrate gel 0.5% for the treatment of moderate to severe facial erythema of rosacea: results of two randomized, double-blind, and vehicle-controlled pivotal studies. // J Drugs Dermatol. — 2013. — № 12(6). — С. 650.
- Sanchez J, Somolinos AL, Almodóvar PI, et al. A randomized, double-blind, placebo-controlled trial of the combined effect of doxycycline hyclate 20-mg tablets and metronidazole 0.75% topical lotion in the treatment of rosacea. // J Am Acad Dermatol.. — 2005. — № 53(5). — С. 791.
- Webster GF. An open-label, community-based, 12-week assessment of the effectiveness and safety of monotherapy with doxycycline 40 mg (30-mg immediate-release and 10-mg delayed-release beads). // Cutis. — 2010. — Т. 86, № (5 Suppl). — С. 7—15. — ISSN 0011-4162.
- www.rosacea.org
Ссылки
- DermNet New Zealand — новозеландский сайт по дерматологии, страница «розацеа»
- Применение низких доз Доксициклина (Юнидокса®) в терапии розацеа.
- Розацеа: подробный анализ.
- РОЗАЦЕА (акне розовые).