Мицетома
Мицето́ма (эумикоти́ческая мицето́ма, мадуромико́з, маду́рская стопа́, англ. Maduro foot) — это хроническое, специфическое гранулёматозное[1] заболевание грибковой природы[2].
| Мицетома | |
|---|---|
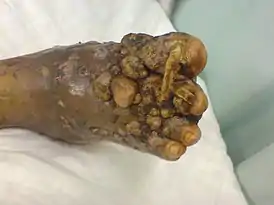 Нога поражённая мицетомой | |
| МКБ-11 | 1G60.0 |
| МКБ-10 | B47.0 |
| DiseasesDB | 8472 |
| eMedicine | med/30 derm/280 derm/147 |
| MeSH | D008271 |
Возбудителями мицетомы являются демациевые грибы (эумикотическая мицетома) или актиномицеты (актиномицетома) родов Actinomyces, Nocardia, Streptomyces, Actinomadura. Среди грибов встречаются: Madurella grisea, Phialophora cryanescens, Exophiala jeanselmei, Pseudallescheria boydii, Acremonium (Cephalosporium) falciforme, Leptosphaeria senegalensis, Curvularia spp.
Болезнь встречается в Индии, Африке, Центральной и Южной Америке[3]. Нозология относится к группе забытых (пренебрегаемых) болезней в связи с крайне низким распространением в развитых странах.
Этиология
Мицетома обычно поражает подкожную ткань после травматической инокуляции возбудителя. Происходит опухание и формирование синуса путей, которые характеризуют ходы, из которых выходит серозный и серозно-гнойный экссудат. Он может распространиться и привлечь более глубокие слои кожи в результате разрушая их, деформируя и утрачивая функции, иногда это может оказаться фатальным.
Эпидемиология
Достоверно частота и географическое распределение мицетомы во всем мире точно не известны в связи с характером заболевания; который, как правило, является безболезненным и медленно прогрессирующим. Мицетома эндемична в тропических и субтропических регионах с самым высоким показателем на африканском континенте. Он находится в так называемом поясе мицетомы, растянутым между широтами от 15 юге и 30 на севере. Пояс включает Судан, Сомали, Сенегал, Индию, Йемен, Мексику, Венесуэлу, Колумбию, Аргентину и другие.
Мицетома, или мадурмикоз, мадурская стопа, была впервые описана на санскрите в ведийских текстах в Индии. Первый современный источник на английском языке был написан гораздо позже в результате исследований в районе Мадраса. Название болезни дано в середине IX века по городу Мадуру в южной Индии (современное название — Мадурай), где эта болезнь имела большое распространение.
Возбудитель, как правило, присутствует в почве в виде спор. Заражение происходит при попадании грибка в ткани через рану в коже, нанесенную острыми предметами, например после укола шипами, камнями или осколками.
Патогенез

Мицетому наиболее часто встречают у мужчин в возрасте от 20 до 40 лет. Однако следует помнить, что в эндемических регионах заболевание встречается и у детей и у пожилых людей. Соотношение мужчин к женщинам составляет 5:1 (по другим данным 3,7:1). Часто её обнаруживают у фермеров и других работников сельскохозяйственных регионов, у бедуинов и кочевников, которые часто повреждают кожу колючками и занозами. Болезнь приобрела связь грибковыми спорами, которые обитают в почве. Инфекция обычно включает в себя открытую площадку или повреждения на коже. Pseudoallescheria boydii является одним из многих spp. грибов, который вызывает мицетому. Гематогенный или лимфатический путь распространения является редкостью. Инфекция обычно поражает ноги или руки и распространяется вверх.
Сорт мицетомы может определяется в зависимости от цвета гранул:
- красный
- Actinomadura pelletieri
- белый или желтый
- Acremonium strictum
- Acremonium falciforme
- Actinomadura madurae
- Aspergillus nidulans
- Noetestudina rosatii
- Phaeoacremonium krajdenii[4]
- Pseudallescheria boydii[5]
- черный
Виды грибков мицетомы Nocardia (в том числе Nocardia asteroides и Nocardia brasiliensis) производят желтые споры, и Streptomyces (в том числе Streptomcyes somaliensis) производят желтые или красные споры.
Инкубационный период длится примерно от 3 до 9 месяцев. Постепенно образуются папулы, со временем они увеличиваются и образуют влажные язвы, глубинные узлы и абсцессы. Дальнейший ход инфекции различается в зависимости от мицетомы. У черного сорта грибков, инфекция распространяется главным образом подкожно. Красные и желтые сорта распространяются глубоко, на ранней стадии поражают фасции, мышцы и кости, но нервы и сухожилии обладают высокой устойчивостью к вторжению[3]. Развивается фибринозная ткань. Чаще поражаются нижние конечности. Стопа отекает и деформируется. Заболевший человек или животное не является опасным для здоровых особей.
Заболевание прогрессирует как очаговые тканевые образования с формированием опухоли, участков нагноения и рубцов. Иногда формируется множество свищевых ходов, из которых выделяется гной с зернами. Такие случаи требуют повторных хирургических вмешательств. Вовлеченные ткани могут также вторично загрязняться бактериями. Распространенность поражения мягких тканей лучше всего определять на магнитно-резонансной томографии (МРТ).
Актиномицетома прогрессирует быстрее и, по сравнению с эумицетомами, распространяется раньше в других тканях. Инфекция никогда не распространяется гематогенно, однако может происходить распространение по лимфатическим путям (к региональным лимфатическим узлам и с последующим нагноением). Также появляются метастатические поражения в отдаленных лимфатических узлах. После многих месяцев и лет течения возникает деструкция глубоких тканей, включая кости, что представлено как генерализованный отек, который, однако, в большинстве случаев остается безболезненным, исключая примерно 15% больных, обращающихся из-за болевого синдрома.
Симптомы
Наиболее частые места инфекции – стопы, обычно тыл стопы (79%). По непонятной причине чаще поражается левая стопа. Безболезненные массивные опухолевидные уплотнения стопы «изрешечены» свищевыми ходами. Обычно жалобы редки, а температурная реакция возникает в случаях присоединения вторичной бактериальной инфекции. Случаи с вовлечением не стоп возникают вследствие работы с землей, сиденья и лежания на ней и включает другие части ног, торс, все части рук, голову, шею и ягодицы. Когда вовлекается волосистая часть головы, инфекция начинается обычно на задней части шеи или на лбу.
Ранние проявления – маленькие безболезненные папулы и узлы на подошве или тыле стопы, прогрессирующие в размере. Кожные проявления в виде отека, нарыва. Старые свищевые ходы постепенно заживают и закрываются, но в других местах открываются новые. Таким образом, старые длительно протекающие мицетомы характеризуются множественными зажившими рубцами и свищами.
В костях через надкостницу масса зерен постепенно может переходить в костную ткань и костный мозг, и иногда в таких случается спонтанный патологический перелом. Рентгенологическое исследование определяет множественные остеомиелитические поражения, которое можно описать как полости и периостальные образования новой костной ткани. Также иногда наблюдают остеопороз, вызываемый давлением окружающих отечных тканей и атрофию. Вследствие хронического периостального фиброза суставы иногда тугоподвижны. При мицетомах черепа наблюдали диффузное истончение костей, вызванное давлением кожных образований и иногда трабекулы, в некоторых местах, хотя и очень редко, могут быть и небольшие области остеолиза.
Диагностика
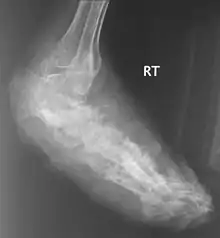
Для диагностики мицетомы обычно используют рентгеновские снимки, УЗИ, аспирационную пункционную биопсию. Выбор метода зависит от выделения возбудителя и эндемических мест инфекции.
Мицетому дифференцируют с туберкулёзом кожи, саркомой Капоши, тропической язвой[3].
Лечение
Необходимо санитарное просвещение населения для того, чтобы больные раньше обращались к врачу. Хирургическое лечение обычно ведет к немедленному рецидиву. Мицетома на всех стадиях лечится только консервативно, при необходимости в комбинации с локальным хирургическим вмешательством. Проводят только операции по уменьшению объема поражения, при этом ампутации и дезартикуляции должны быть исключены. Успех терапии зависит не только от дифдиагностики между актиномицетомами и эумицетомами, но и также от видов возбудителя.
Во всех случаях актиномицетомы используют комбинации двух препаратов. Один из них - всегда стрептомицина сульфат в дозе 14 мг/кг ежедневно в течение одного месяца и через день в дальнейшем. У больных с мицетомой, вызванной A. madurae, применяют дапсон перорально в дозе 1,5 мг/кг утром и вечером. При мицетомах, обусловленных S. somaliensis, тоже проводят лечение сначала дапсоном, но при отсутствии результата после 1 месяца меняют на ко-тримоксазол (бисептол) в таблетках 23 мг/кг/день за два приема. Мицетомы, обусловленные A. pelletierii, лучше отвечают на стрептомицин и ко-тримоксазол, то же относится к N. brasiliensis. Тем не менее, некоторые мицетомы, вызываемые Nocardia, в Америке лечат ко-тримоксазолом и дапсоном. Амикацин является препаратом второй линии, что связано с его побочными эффектами. Лечение состоит в введении 15 мг/кг/день за два приема – 3 недели и бисептол 35 мг/кг/день – 5 недель. Цикл повторяют дважды, и изредка требуется проведение третьего курса. Эумицетома, вызванная M. mycetomatis, часто отвечает на кетоконазол 200 мг 2 раза в день и оперативные местные очистки. Имеются данные об успешном применении итраконазола 200 мг 2 раза в день. Редкие случаи мицетом, вызванные Acremonium fasciforme, Aspergillus flavus или Fusarium, хорошо отвечают на итраконазол в дозе 200 мг 2 раза в день. Внутривенное введение липосомального амфотерицина В использовали при мицетомах, обусловленных M. grisea и Fusarium spp. в общей дозе 3,5 г и c максимальной дневной дозой 3 мг/кг. В описанном случае была получена только временная ремиссия.
Во всех случаях медикаментозной терапии лечение продолжали не менее 10 мес. Хотя побочные эффекты и редки, больным в зависимости от выбора лекарственного препарата надо регулярно делать общие клинические анализы крови, мочи, определять биохимические показатели функции печени.
Течение и прогноз
Определяются локализацией и распространённостью процесса. Течение хроническое, длится 10–20 лет.
Поражения стопы или кисти часто приводят к ампутации. Смерть наступает от сепсиса или интеркуррентного заболевания.
Профилактика
Ношение обуви, надёжно защищающей стопы от мелких травм. Своевременная обработка мелких травм 5% спиртовым р-ром йода или другими дезинфицирующими препаратами.
Примечания
- Motswaledi H.M., Mathekga K., Sein P.P., Nemutavhanani D.L. Paecilomyces lilacinus eumycetoma (англ.) // International Journal of Dermatology. — 2009. — August (vol. 48, no. 8). — P. 858—861. — doi:10.1111/j.1365-4632.2008.04047.x. — PMID 19659864. (недоступная ссылка)
- Brownell I., Pomeranz M., Ma L. Eumycetoma (англ.) // Dermatology Online Journal. — 2005. — Vol. 11, no. 4. — P. 10. — PMID 16403382.
- Hamilton Bailey's Demonstrations of Physical Signs in Clinical Surgery ISBN 0-7506-0625-8
- Hemashettar B.M., Siddaramappa B., Munjunathaswamy B.S., et al. Phaeoacremonium krajdenii, a cause of white grain eumycetoma (англ.) // Journal of Clinical Microbiology. — 2006. — December (vol. 44, no. 12). — P. 4619—4622. — doi:10.1128/JCM.01019-06. — PMID 17005754.
- Filamentous Fungi. Архивировано 1 августа 2012 года.
- Severo L.C., Oliveira F.M., Vettorato G., Londero A.T. Mycetoma caused by Exophiala jeanselmei. Report of a case successfully treated with itraconazole and review of the literature (англ.) // Rev Iberoam Micol : journal. — 1999. — March (vol. 16, no. 1). — P. 57—9. — PMID 18473595.
- Vilela R., Duarte O.M., Rosa C.A., et al. A case of eumycetoma due to Madurella grisea in northern Brazil (англ.) // Mycopathologia : journal. — 2004. — November (vol. 158, no. 4). — P. 415—418. — doi:10.1007/s11046-004-2844-y. — PMID 15630550.
- Ahmed A.O., Desplaces N., Leonard P., et al. Molecular detection and identification of agents of eumycetoma: detailed report of two cases (англ.) // Journal of Clinical Microbiology : journal. — 2003. — December (vol. 41, no. 12). — P. 5813—5816. — doi:10.1128/JCM.41.12.5813-5816.2003. — PMID 14662990.