Коронарное шунтирование
Корона́рное шунти́рование, аортокорона́рное шунти́рование (АКШ) — операция, позволяющая восстановить кровоток в артериях сердца путём обхода места сужения коронарного сосуда с помощью шунтов (сосудистых протезов). Шунтирование следует отличать от стентирования, т.е. установки стента — специального каркаса, размещаемого в просвете коронарных сосудов сердца и обеспечивающего расширение участка, суженного патологическим процессом.
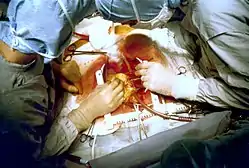
Описание
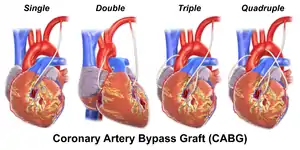
Ишемическая болезнь сердца вызывается сужением просвета коронарных сосудов, что приводит к недостаточному поступлению кислорода к сердечной мышце. В такой ситуации часто возникают жалобы на боли за грудиной или в левой половине груди, т. н. стенокардия, или грудная жаба. В таких случаях показано проведение диагностических процедур, главной из которых является коронарография. По результатам этого исследования принимается решение о дальнейшем лечении непосредственно во время коронарографии. В некоторых случаях возможно расширение суженного участка с помощью баллонной ангиопластики и введением стента, однако в большинстве случаев необходима операция аорто-коронарного шунтирования (АКШ). Своевременная операция коронарного шунтирования предотвращает необратимые изменения сердечной мышцы, во многих случаях улучшает сократимость миокарда и повышает качество и продолжительность жизни.
Операция АКШ требует максимальной концентрации хирурга и его команды, включающей ассистентов, анестезиолога, перфузиолога и операционных сестёр. Эта операция длится в среднем 3-4 ч. Проводится в основном с применением аппарата искусственного кровообращения (ИК). В некоторых случаях эта операция возможна на бьющемся сердце. Решение о том, каким образом провести аорто-коронарное шунтирование, принимается индивидуально в зависимости от типа и тяжести поражения коронарных сосудов и необходимости одновременного проведения дополнительной операции (замена или реконструкция одного из клапанов, удаление аневризмы и т. д.).
Преимуществами операций коронарного шунтирования без аппарата ИК являются
- отсутствие травматических повреждений клеток крови,
- меньшая длительность операции,
- быстрая послеоперационная реабилитация,
- отсутствие осложнений, связанных с ИК.
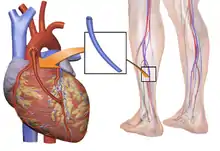
В настоящее время при операции коронарного шунтирования обычно применяют графты из внутренней грудной артерии (маммарокоронарное шунтирование), лучевой артерии (аутоартериальное аортокоронарное шунтирование), большой подкожной вены нижней конечности (аутовенозное аортокоронарное шунтирование). Лучевая артерия и большая подкожная вена могут быть выделены 2 методами: открытым и эндоскопическим. От выбора методики выделения сосуда зависит продолжительность периода реабилитации и косметический эффект.
Реабилитация после аортокоронарного шунтирования
Обычно какое-то время после проведения АКШ пациенты находятся на аппарате искусственной вентиляции лёгких. После восстановления самостоятельного дыхания необходима борьба с застойными явлениями в лёгких: для этого хорошо подходит резиновая игрушка, которую пациент надувает 10-20 раз в сутки, тем самым вентилируя и расправляя лёгкие.
Следующая задача — это обработка и перевязка крупных ран грудины и голеней. Через 7—14 дней раны кожи заживают и пациенту разрешают принять душ.
При операции АКШ производится рассечение грудины, которая затем скрепляется металлическими швами, так как это очень массивная кость и на неё приходится большая нагрузка. Кожа над грудиной заживает за несколько недель, а сама кость не менее 4-6 месяцев. Для её более быстрого заживления необходимо обеспечить ей покой, для этого пользуются специальными медицинскими бандажами. Можно обходиться и без корсета, однако известны случаи, когда у прооперированных больных прорезались швы и расходилась грудина, в результате проводились повторные операции, хотя и не такие крупные. Поэтому больным рекомендуется приобрести и использовать грудной бандаж.
Вследствие кровопотери при операции у всех пациентов развивается анемия, специального лечения она не требует; предписанная диета включает отварную говядину, печень и, как правило, через месяц уровень гемоглобина приходит в норму.
Следующий этап реабилитации — это увеличение двигательного режима. После операции, когда стенокардия уже не беспокоит, врач предписывает, как необходимо наращивать темпы. Обычно начинают с ходьбы по коридору до 1000 метров в день, и постепенно наращивают нагрузку. Со временем двигательный режим не ограничивают.
После выписки из стационара больному желательно направиться в санаторий для окончательного восстановления.
Через 2-3 месяца после операции рекомендуется провести нагрузочный тест ВЭМ или Тредмил для того, чтобы оценить, насколько проходимы новые обходные пути и насколько хорошо снабжается миокард кислородом. Если болей и изменений на ЭКГ во время теста нет, то восстановление считается успешным.
В случае нарушения или прекращения пациентом медикаментозных, диетических и физических мероприятий восстановительного периода возможен рецидив возникновения бляшек, и в повторной операции может быть отказано. В некоторых случаях могут провести стентирование новых сужений.
История
Первое успешное маммарокоронарное шунтирование на человеке было проведено в США 2 мая 1960 года в медицинском колледже им. Альберта Эйнштейна. Операцию провел доктор Роберт Ханс Гёц[1], уроженец Франкфурта-на-Майне. Первым успешную операцию маммарокоронарного шунтирования в СССР провел ленинградский профессор Василий Иванович Колесов в 1964.
В 1967 году аргентинский хирург Рене Фавалоро, работавший в Кливлендской клинике (США), выполнил первое аутовенозное аортокоронарное шунтирование. Репутацию крупнейшего специалиста по этой операции имел Майкл Дебейки.
Литература
- Семченко А.Н., Кошкин И.И. 50 лет первой операции маммарокоронарного шунтирования с применением микрохирургической техники и операционного микроскопа в клинике (Джордж Грин, 1968) (рус.) // Патология кровообращения и кардиохирургия. — 2018. — № 3. — С. 86—94.