Теменная кость
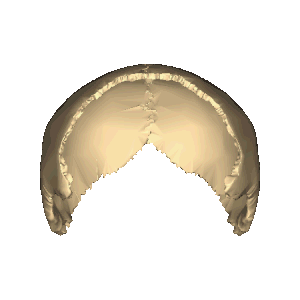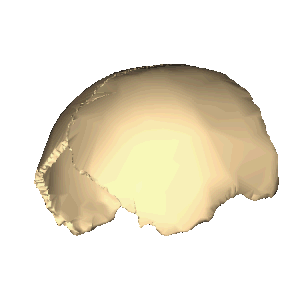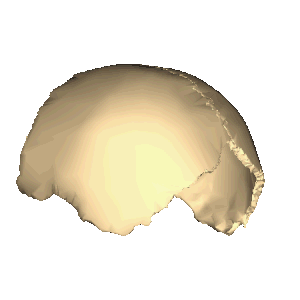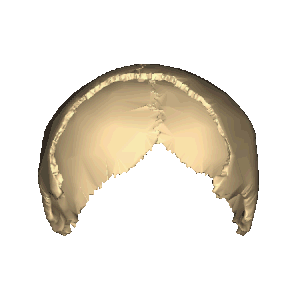
Теменна́я кость (лат. os parietále) — парная кость мозгового отдела черепа. Правая и левая теменные кости соединены между собой швом и образуют верхнюю и боковую части свода черепа. Теменные кости также соединяются швами с лобной, затылочной, височной и клиновидной костями.
| Теменная кость | |
|---|---|
 | |
 | |
| Каталоги | |
Описание
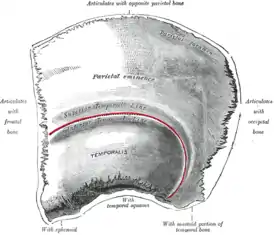
Теменная кость имеет форму выпуклой вовне четырёхугольной пластинки, в которой выделяют две поверхности, наружную и внутреннюю, четыре края, лобный, сагиттальный, затылочный и чешуйчатый, и четыре угла, лобный, затылочный, сосцевидный и клиновидный. По краям теменные кости соединяются между собой и с четырьмя другими костями шестью швами: венечным, сагиттальным, ламбдовидным, теменно-сосцевидным, чешуйчатым и клиновидно-теменным[2].
Поверхности
Наружная поверхность, fácies extérna[3], гладкая и выпуклая, в её центре выступает теменной бугор, túber parietále, отсюда начинается окостенение теменной кости. Несколько ниже бугра, располагаясь одна под другой, теменную кость дугообразно пересекают две изогнутые линии: верхняя височная линия, línea temporális supérior и нижняя височная линия, línea temporális inférior. Первая является продолжением одноимённой линии лобной кости, и к ней прикрепляется височная фасция, fáscia temporális; ко второй линии прикрепляется височная мышца, músculus temporális. Верхняя часть наружной поверхности теменной кости покрыта сухожильным шлемом. В задней части вблизи от верхнего края может располагаться теменное отверстие, forámen parietále, которое является выпускником, emissárium (через него выходит венозный теменной выпускник и также иногда заходит ветвь затылочной артерии к твёрдой мозговой оболочке).
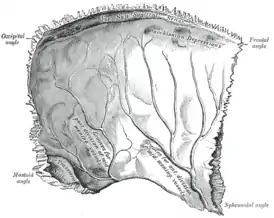
Внутренняя поверхность, fácies intérna[4], вогнута, на ней хорошо заметны пальцевые вдавления — отпечатки прилегающей твёрдой мозговой оболочки — и артериальные борозды, súlci arteriósi — следы прилегания ветвей средней менингеальной артерии, которые распространяются вверх и кзади от клиновидного угла и задней части чешуйчатого края. Вдоль верхнего края внутренней поверхности проходит хорошо заметная борозда верхнего сагиттального синуса. На цельном черепе она соединена с бороздой парной теменной кости и образует полную борозду верхнего сагиттального синуса, súlcus sínus sagittális superióris. К краям этой борозды прикрепляется большой серповидный отросток твердой мозговой оболочки, fálx cérebri májor. По бокам от борозды, особенно заметные в пожилом возрасте, расположены неглубокие ямочки грануляций, fovéolae granuláres — отпечатки грануляций паутинной оболочки головного мозга. В области сосцевидного угла расположена борозда сигмовидного синуса, súlcus sínus sigmoídei, на целом черепе проходящего по внутренней поверхности трёх смежных костей, височной, теменной и затылочной.
Края и швы
Сагиттальный край (верхний), márgo sagittális[4] — наиболее протяжённый. По этому краю правая и левая теменные кости соединяются друг с другом зубчатым сагиттальным швом, sutúra sagittális.
Затылочный край (задний), márgo occipitális[5], также зазубрен, соединяясь с ламбдовидным краем затылочной кости, он образует ламбдовидный шов, sutúra lambdoídea.
Чешуйчатый край (нижний), márgo squamósus[5], подразделяют на три участка. Спереди край тонкий и заострённый, он скошен за счёт наружной поверхности и прикрывается краем большого крыла клиновидной кости. Средний участок изогнут и также скошен, он прикрыт чешуёй височной кости. Задний участок толще других, он соединяется зубцами с сосцевидным отростком височной кости. По этим трём участкам чешуйчатый край образует три шва: клиновидно-теменной шов, sutúra sphenoparietális, чешуйчатый шов, sutúra squamósa, и сосцевидно-теменной шов, sutúra parietomastoídea.
Лобный край (передний), márgo frontális[5], соединяется зубцами с теменным краем чешуи лобной кости, образуя венечный шов, sutúra coronális.
Углы и особые точки
Лобный угол (передневерхний), ángulus frontális[5], практически прямой, расположен на пересечении сагиттального и лобного края. В месте схождения сагитального и венечного швов выделяется особая точка брегма, bregma. В течение первых двух лет жизни младенца лобная и теменные кости не срастаются до конца, этот участок не окостеневает и остаётся перепончатым. Он носит название переднего родничка, fontículus antérior.
Затылочный угол (задневерхний), ángulus occipitális[5], тупой, скруглённый, расположен на пересечении сагиттального и затылочного края. В месте схождения сагиттального шва и ламбдовидных швов выделяется особая точка лямбда, lambda. На черепе новорождённого здесь располагается задний родничок, fontículus postérior, который обычно закрывается в начале первого года жизни.
Сосцевидный угол (задненижний), ángulus mastoídeus[5], тупой, расположен на пересечении затылочного и чешуйчатого края. Здесь теменная кость соединяется с затылочной костью и с сосцевидным отростком височной кости. В месте схождения ламбдовидного, затылочно-сосцевидного и теменно-сосцевидного швов выделяется особая точка астерион, asterion. На черепе новорождённого здесь располагается сосцевидный родничок, fontículus mastoídeus, который обычно закрывается сразу после рождения или к двум-трём месяцам жизни ребёнка.
Клиновидный угол (передненижний), ángulus sphenoidális[5], острый, расположен на пересечении лобного и чешуйчатого края. В месте схождения лобного и чешуйчатого швов выделяется особая точка птерион, pterion. На черепе новорождённого здесь располагается клиновидный родничок, fontículus sphenoidális, который также обычно закрывается в те же сроки, что и сосцевидный родничок.
Развитие
Теменная кость — первичная, она развивается из соединительной ткани посредством прямого окостенения. Две точки окостенения, одна над другой, образуются на месте будущего теменного бугра, примерно на седьмой неделе внутриутробного развития. Они быстро сливаются, и из центра окостенения радиально распространяются лучи окостенения в направлении к краям. Углы теменной кости, будучи наиболее удалёнными от центра, окостеневают последними, и у новорождённого на их месте остаются роднички[6]. Иногда теменная кость может быть разделена переднезадним швом на верхнюю и нижнюю части или иметь ещё более сложное строение, разделяясь на несколько частей[7].
В случае преждевременного закрытия сагиттального шва возникает скафоцефалия (сагиттальный краниосиностоз): череп начинает удлиняться в переднезаднем направлении и сужается в височной и теменной области. Эта патология лечится хирургическим путём[8].
Галерея изображений
 Теменная кость, анимация
Теменная кость, анимация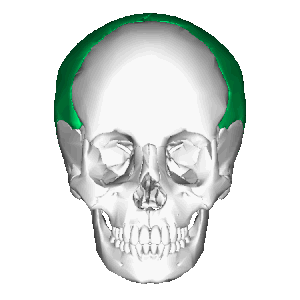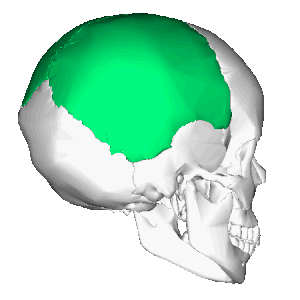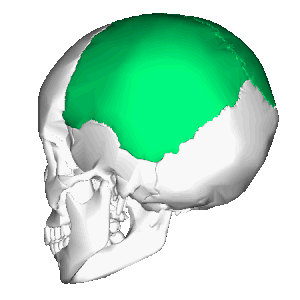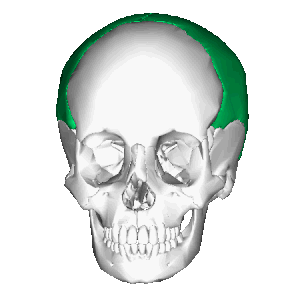 Теменная кость, расположение в черепе
Теменная кость, расположение в черепе Теменная кость (выделена жёлтым)
Теменная кость (выделена жёлтым)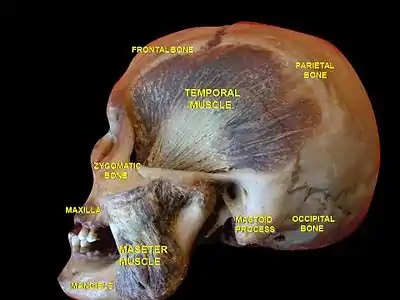 Теменная кость с височной фасцией и мышцей
Теменная кость с височной фасцией и мышцей
См. также
Примечания
- Parietal bone // Foundational Model of Anatomy
- Все названия приведены согласно международной анатомической терминологии, принятой в 1998 году. Русскоязычные термины сверены с официальным списком русских эквивалентов (см. список литературы).
- Синельников и др., 2009, с. 39.
- Синельников и др., 2009, с. 40.
- Синельников и др., 2009, с. 41.
- Standring, 2015, p. 478.
- Bergman R. A., Afifi A. K., Miyauchi R. Parietal Bone. Illustrated Encyclopedia of Human Anatomic Variation: Opus V: Skeletal Systems: Cranium. Anatomy Atlases. Дата обращения: 10 июня 2017.
- Колтунов Д. Е., Бельченко В. А. Методика лечения скафоцефалии у детей с синдромальными краниосиностозами : [рус.] // Педиатрия : Журнал. — 2013. — Т. 92, № 5. — С. 163—164. — ISSN 1990-2182.
Литература
- Международная анатомическая терминология / Под ред. Л. Л. Колесникова. — М.: Медицина, 2003. — 424 с. — 5000 экз. — ISBN 5-225-04765-3. — ISBN 3-13-114361-4. — ISBN 3-13-115251-6.
- Синельников Р. Д., Синельников Я. Р., Синельников А. Я. Атлас анатомии человека : в 4 т.. — 7-е изд., перераб. — М. : Новая Волна, Умеренков, 2009. — Т. 1. — С. 39—41. — 344 с. — ISBN 978-5-7864-0199-9.
- Standring S. Gray's Anatomy: The Anatomical Basis of Clinical Practice. — 41st Edition. — L.: Elsevier Health Sciences, 2015. — P. 477—478. — 1592 p. — ISBN 978-0-7020-5230-9.
- White T. D., Black M. T., Folkens P. A. Human Osteology. — 3rd Edition. — N. Y. : Academic Press, 2011. — P. 64—66. — 662 p. — ISBN 978-0-12374134-9.